Gleichgewichtsstörungen sind weit verbreitet. Die Betroffenen fühlen, wie sie selbst und ihre ganze Umwelt sich drehen. Die Ursachen dafür sind vielfältig, und eine Therapie bedarf einer genauen Diagnose, denn auch Ärzte interpretieren die Symptome schnell falsch. Hör- und Gleichgewichtsstests gehören ebenso zur Diagnose wie Blutuntersuchungen.
Inhaltsverzeichnis
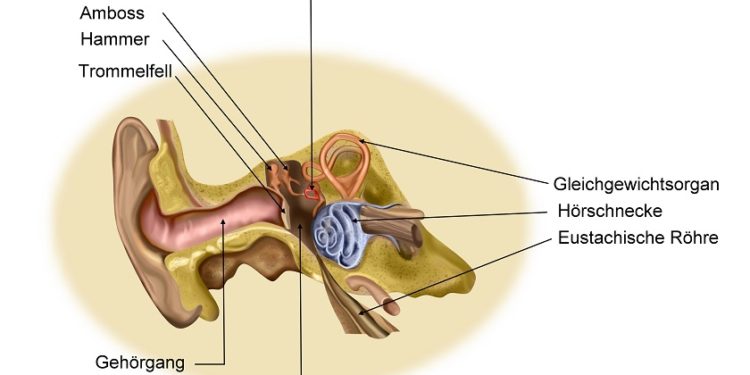
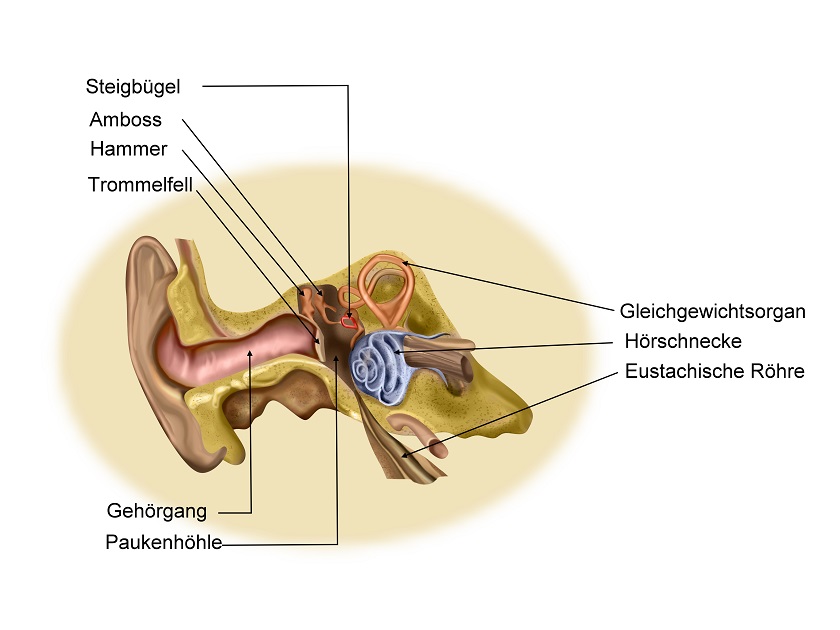
Das Gleichgewichtsorgan
Unser Gleichgewichtsorgan liegt im Innenohr und heißt Vestibularapparat. Zusammen mit den Augen registriert es Veränderungen der Lage und Bewegungen. Dadurch orientieren wir uns im Raum. Auf der Oberfläche des Körpers befinden sich zudem Rezeptoren, die Temperatur, Berührung, Vibrationen und Schmerz wahrnehmen.
Im Gleichgewichtsorgan liegen drei Bogengänge. Diese stehen zueinander in 90 Grad und erkennen so die drei Dimensionen des Raums. Die beiden Vorhofsäckchen fassen die Sinnesfelder, mit denen wir Geschwindigkeiten einschätzen.
Die Sinnesfelder nehmen die linearen Geschwindigkeiten wahr, und zwar durch Härchen, die in eine geleeartige Masse ragen. Darauf befinden sich die Otolithen, Kristalle aus Kalzit. Ändert sich das Tempo, bewegt sich der Gallert, und dadurch biegen sich die Härchen und regen die Sinneszellen an. Die Sinneszellen leiten die Information dann an das Kleinhirn weiter. Das setzt die Informationen um, zum Beispiel, indem die Augen ihre Blickrichtung verändern. Dieser Prozess lässt sich nicht willentlich steuern.
In den Bogengängen liegen hingegen Sinneszellen, die Drehgeschwindigkeiten erkennen. Die Härchen ragen hier ebenfalls in eine Gallertmasse hinein. Drehen wir uns, dann ändert sich die Lage des Gallerts und die Sinneshärchen biegen sich; dies überträgt sich auf die Sinneszellen, und sie leiten ebenfalls die Signale an das Kleinhirn weiter. Das reagiert refelktorisch, zum Beispiel, indem es schnell die Augen bewegt.
Indem wir Drehbewegungen wahrnehmen, können wir zum Beispiel bei einer schnellen Autofahrt einen Tramper am Straßenrand scharf sehen.
Gleichgewichtsstörungen
Ist das Gleichgewichtsorgan beschädigt, funktionieren diese Reflexe nicht mehr. Gleichgewichtsstörungen zeigen sich als Schwindel, Verwirrung, oder Dissoziation. Betroffene können sich nicht auf den Beinen halten, torkeln und fallen. Sie wissen nicht, wo oben und unten ist. Die Auslöser sind häufig harmlos: Jemand hat zuviel Alkohol getrunken, auf einem Schiff schwankt der Boden oder die Fahrt in einer Achterbahn bringt das Zusammenspiel zwischen Körper, Nerven und Gehirn aus der Bahn.
Wenn solche Faktoren aber ausfallen, können ernsthafte Krankheiten hinter der Gleichgewichtsstörung stecken, wie:
- Bluthochdruck,
- Stoffwechselstörungen und Unterzuckerung,
- Herz-Kreislauf-Erkrankungen,
- Niedriger Blutdruck,
- Gehirnerschütterung und Hirntrauma,
- Sonnenstich,
- Innenohrentzündung,
- Hyperventilation,
- Erkrankung des Innenohrs,
- Nebenwirkungen von Antibiotika,
- Augenkrankheiten,
- Hirnhautentzündung,
- Schlaganfall,
- Tumoren in Ohr und Auge,
- neurologische Erkrankungen,
- Parkinson,
- Multiple Sklerose.
Das körperliche Gleichgewicht wird beeinflusst von der Integration sinnlicher Informationen in das Nervensystem. Jeder Konflikt zwischen diesen Informationen, sprich jede Blockade, verursacht Veränderungen im der körperlichen Balance.
Mit dem Alter leiden die sensorischen Systeme unter einer Ansammlung degenerativer, infektiöser und traumatischer Prozesse, die ihr Funktionieren behindern. Obwohl eine isolierte Veränderung in einem Teil des Nervensystems keine Instabilität des Gesamtgleichgewichts zur Folge hat, ist eine Kombination dieser neurologischen Störungen der Schlüsselfaktor für Balanceprobleme bei Älteren.
Schwindel
Schwindel ist eines der häufigsten Leiden, wegen denen Menschen zum Arzt gehen. Dazu zählen Scheinbewegungen der Umwelt ebenso wie Probleme zu stehen und zu gehen, das Gefühl, ohnmächtig zu werden, aber auch Schwanken, Stolpern und Fallen.
Diese Schwindelgefühle haben unterschiedlichste Ursachen: Störungen des Gleichgewichtsorgans ebenso wie Sehstörungen, Kreislaufprobleme, Entzündungen des Nervensystems, Erkrankungen des Stoffwechsels, und, sehr häufig, psychisch bedingte Probleme.
Die Schwindelgefühle beeinträchtigen die Betroffenen erheblich, auch wenn der Auslöser harmlos ist. Sie können viele körperliche Arbeiten nicht mehr ausführen, zum Beispiel keine Gerüste besteigen und bestimmte Fahrzeuge nicht führen, und bei geistigen Arbeitern leidet ihre Konzentration.
Anhaltender Schwindel kann sich zudem psychisch verankern, was sich diagnostisch oft schwer definieren lässt. Gleichgewichtsstörungen sind allgemein mit modernen Verfahren wie Computertomographie, Ultraschall und Magnetresonanztomographie kaum zu erkennen – in 80 % aller Schwindelsymptome.
Die Ärztinnen und Ärzte sind also gefragt: Ihre Kenntnis der Krankheitsbilder von Gleichgewichtsstörungen, ihre genaue Analyse der Beschwerden und der Vorgeschichte der Betroffenen entscheiden über die richtige Diagnose.
Weiterführende Untersuchungen weisen Funktionsstörungen der Sinnesorgane nach, die das Gleichgewichtssystem tragen, also des Gleichgewichtsorgans, der Augen, des Kleinhirns und des Nervensystems, genauer gesagt, die Bewegungs-, Dehnungs- und Druckmessfühler, die sich in den Gelenken, Sehnen und Muskeln, vor allem in den Armen und Beinen befinden.
Das körperliche Gleichgewicht ist wichtig, denn eine geschwächte Balance erhöht das Risiko zu fallen und sich Gehirnverletzungen oder gebrochene Beine zuzuziehen. Die Balance beim Sitzen oder Stehen zu halten ist notwendig für Tagesaktivitäten, und dazu gehört elementares wie Körperpflege oder Gehen. Ein schwaches Gleichgewicht verleidet viele körperliche Aktionen wie Sport, Auto fahren und Arbeiten.
Medikamente beeinträchtigen das Gleichgewichtsorgan ebenso wie Infektionen des Innenohrs, Kopfverletzungen oder alles andere, dass das Innenohr und Kleinhirn in Mitleidenschaft zieht.
Niedriger Blutdruck zum Beispiel kann zu Schwindel führen, wenn jemand schnell aufsteht. Das Kleinhirn wird in diesem Fall nicht schnell genug mit Blut versorgt. Aber auch Knochenkrankheiten wie Rachitis oder Augenerkrankungen wie eine Schwäche der Augenmuskeln können das Gleichgewicht stören. Bei Arthritis erreichen die Informationen des Kleinhirns die Knochennerven nicht mehr, bei einer Schwäche des Augenmuskels erreichen die Informationen zwar das Auge, dieses kann sie aber nicht mehr umsetzen. Leider beginnen viele Störungen des Gleichgewichts plötzlich und ohne offensichtliche Ursache.
Gleichgewichtsstörungen sind generell verbunden mit Problemen des Vestibularsystems im Innenohr. Sie können jedoch auch mit dem Kleinhirn zusammen hängen, mit den Augen oder dem Skelett. Ebenso kann ein Mangel an Vitamin B 12 zu Gleichgewichtsstörungen führen.
Gleichgewichtsstörungen durch Alkohol
Jeder, der schon einmal zu viel Alkohol getrunken hat, kennt den alkoholbedingten Verlust des Gleichgewichts: Das Glas fällt aus der Hand, wer sich auf einen Stuhl setzen will, setzt sich daneben, myn torkelt und kann schlimmstenfalls nicht mehr gehen. Man sieht die Dinge doppelt, kann keine Entfernungen abschätzen und verliert die Orientierung. An der Haustür angekommen, schafft man es nicht, den Schlüssel in das Schloss zu stecken, und wenn man endlich im Bett liegt, fährt der Kopf Karusell.
Dabei führt Alkohol zu zwei verschiedenen Arten von Schwindelbeschwerden. Erstens leiden Betrunkene unmittelbar an der skizzierten akuten Störung, die direkt mit dem Rausch einhergeht. Zweitens entstehen dauerhafte Gleichgewichtsstörungen bei Alkoholikern und Menschen, die chronisch Alkhol missbrauchen.
Die akute Störung durch einen Vollrausch liegt daran, dass der Alkohol kurzzeitig das Wechselspiel der Strukturen im Gleichgewichtssystem stört. Das “Karusell-Fahren” im Bett indessen gehört ebenfalls zum akuten Alkoholrausch und heißt “alkoholischer Lageschwindel”.
Der Bogengang im Gleichgewichtsorgan reagiert auf Drehbewegungen des Kopfes, weil seine Härchen verbogen werden. Diese Härchen besitzen normalerweise das gleiche Gewicht wie die Endolypmphe, die sie aktivieren und reagieren nur auf Drehbewegungen.
Alkohol ist aber leichter als Wasser, die Härchen werden jetzt leichter, und das Organ reagiert auf statische Lageänderungen des Kopfes – ab einem Blutalkoholgehalt von 30 mg pro 100 ml. Der Alkohol gelangt nämlich zuerst in die Härchen. Senken oder heben Betrunkene jetzt den Kopf, wird ihnen schwindlig.
Dies geht aber vorüber, wenn der Alkohol die Endolymphe erreicht und das Gewicht sich wieder angleicht. Doch beim “Kater” setzt der zweite alkoholische Lageschwindel ein. Der Alkohol im Innenohr sinkt, zuerst in der Cupula.
Jetzt wird die anfangs leichtere Cupula schwerer als die Endolymphe, sie biegt sich nach unten, und wieder leidet man an Schwindelgefühlen.
Chronische Alkoholiker hingegen schaden ihrem Gleichgewichtssystem auf Dauer. Die Nerven arbeiten nicht mehr so wie sie sollten, und das gilt auch für die Nervenbahnen und Nervenzentren, die das Gleichgewicht regulieren. Auch ohne zu trinken, stolpern sie jetzt, haben immer wieder “Blackouts”, Probleme, sich im Raum zu orientieren, vergessen Wichtiges, stolpern und stürzen.
Sonnenstich
Sonnenstich bezeichnet eine Störung durch zu intensive Sonnenhitze. Die Hirnhäute werden dabei zu starken Reizen ausgesetzt, und Betroffene leiden unter Übelkeit, Kopfschmerzen und Schwindelattacken.
Bewegen wir uns zu lange in zu starker Sonnenstrahlung, dann laufen wir Gefahr, einen Sonnenstich zu bekommen. Im Unterschied zum Sonnenbrand, ist aber nicht der ganze Körper “Problemzone”, sondern es sind der unbedeckte Hals, Nacken, und vor allem der Kopf. Der breitkrempige Sombrero der Mexikaner ist geeignet, um diese Problemzone zu schützen, denn er deckt den gesamten Kopf-Hals-Schulter-Bereich ab.
Während der Sonnenbrand die Haut mit Verbrennungen ersten Grades schädigt, trifft der Sonnenstich die Hirnhaut. Wer ohne Hut mittags in der Sonora-Wüste herumläuft oder am Strand des persischen Golfes unbedeckt “Bräune tankt” steigert das Risiko, und wer von Natur aus mit heller Haut und wenig Kopfhaaren versehen ist, sollte einen Hitzestich als ernste Gefahr berücksichtigen.
Wer unter einem Sonnenstich leidet, spürt diesen, im Gegensatz zu einem Sonnenbrand erst Stunden nach der Sonneneinstrahlung. Meist verschwindet der Sonnenstich, wenn wir den Kopf kühlen, uns in den Schatten setzen oder den Kopf bedecken.
In wenigen Fällen hat ein Sonnenstich jedoch schwere Folgen: Die schlimmste ist ein Hirnödem, das den Druck im Gehirn erhöht, was zu Atemstillstand, Krämpfen und sogar Koma führen kann. Ein Notarzt ist gefragt – und der ist in Risikoregionen wie der inneren Sahara oder dem Landesinneren Tansanias selten zur Stelle.
Andere Symptome eines “normalen” Sonnenstichs sind für Outdoor-Reisende zwar für sich genommen, nicht lebensbedrohend, können aber einen gefährlichen Domino-Effekt auslösen. Typisch für einen Sonnenstich sind nämlich Orientierungsprobleme und Schwindel. Betroffene verlieren kurzfristig die Orientierung im Raum, und kurzfristig heißt dabei, so lange, bis sie Schatten finden.
Zu dem Sonnenstich gesellt sich sehr schnell das Verdursten. Wassermangel führt zusätzlich dazu, dass den Betroffenen schwarz vor Augen wird, Schmerzen in ihrer Schläfe pochen, ihnen schwindlig wird, sie schließlich Magenkrämpfe bekommen und zusammenbrechen. Sonnenstich und Verdursten sind sich zwar nicht gleich, treten aber oft zusammen auf und zeigen die gleichen Symptome.
Diese Orientierungsprobleme können im Ernstfall das Leben kosten. Im Grand Canyon zum Beispiel herrscht im Hochsommer am Boden eine Gluthitze, die in den USA wohl nur vom Death Valley übertroffen wird. Zudem führt nur einer von mehreren Wegen durch den Boden des Canyons an einer Wasserstelle vorbei.
Wer hier also erstens einen Sonnenstich erleidet, zweitens keinen Schattenplatz findet, drittens wegen dem Sonnenstich die Orientierung verliert, und so viertens weder Wasser noch Hilfe aufsuchen kann, ist ein Todeskandidat.
In Wüstengebieten gibt es deshalb zwei Gesetze: Erstens genug Wasser mit sich führen und zweitens zumindest eine Kopfbedeckung tragen, aber besser zusätzlich einen Schattenspender wie einen Poncho, eine Decke oder eine Zeltwand mit sich tragen.
Kleine Kinder ziehen sich bei einem Sonnenstich auch leicht eine Hirnhautentzündung zu. Deshalb sollten Kleinkinder immer vor direkter und langer Sonneneinstrahlung geschützt werden.
Psychisch verursachter Schwindel
Viele Schwindelanfälle sind psychischer Natur, bei jungen Erwachsenen ist dies sogar die häufigste Schwindelbeschwerde.
Diese sind nicht einfach bzu erkennen, da sie oft den vestibulären Schwindel “imitieren”, das heißt, sie wirken wie eine Störung des Gleichgewichtsorgans: Eine Tendenz zum Fallen, das Gefühl, dass sich alles dreht und Orientierungslosigkeit.
Allerdings sind die meisten psychischen Schwindelbeschwerden deutlich ungerichteter, sie sind also diffuser als Störungen des Gleichgewichtsorgans: Weder treten sie regelmäßig auf, noch sind sie zeitlich genau eingrenzbar oder treten in spezifischen Situationen auf, wie dem Aufstehen oder raschen Kopfbewegungen.
Vielmehr kennzeichnet sie ein allgemeines Gefühl, zu fallen oder zu versinken, “den Boden unter den Füßen zu verlieren”. Sie gehen einher mit Schweißausbrüchen und Herzrasen, Angstattacken, einem generellen bedrückt sein und vor allem dem Gefühl der Benommenheit.
Während Störungen des Gleichgewichtsorgans charakteristisch durch Bewegungen des Kopfes ausgelöst werden, treten psychisch bedingte Schwindelanfälle meist in angstbesetzten Situationen auf: In Menschenmassen, in Gesprächen, in engen Räumen, also immer da, wo Betroffene sich besonders fürchten. Ärztinnen und Ärzte sprechen deshalb vom situativ-phobischen Schwindel.
Mit Simulantentum haben diese Schwindelattacken nichts zu tun: Sie reichen von einem ungeordneten Unwohlsein bis zu handfesten Ohnmachtsanfällen.
Psychische Schwindelbeschwerden haben für die Betroffenen ebenso negative Folgen wie rein physisch bedingte. Oft trauen sich die Betroffenen nicht mehr aus dem Haus, sie können ihren Beruf nicht mehr ausüben, und das Schwindelgefähl kann sich zu einer ausgewachsenen Depression entwickeln.
Therapie
Psychisch bedingter Schwindel bedarf einer anderen Behandlung als eine Störung des Gleichgewichtsorgans. Falls es sich um Alltagsprobleme handelt wie zum Beispiel die Angst vor einer bestehenden Prüfung, hilft es Betroffenen bereits, wenn die Ärztin oder der Arzt sie über den Grund der körperlichen Symptome aufklärt.
Bewegung, und insbesondere Ausdauersport, hilft bei psychischem Schwindel. Zwar sind die Symptome psychisch bedingt, ein körperliches Training stärkt aber die Psyche und hilft, die Herausforderungen zu bestehen, denen gegenüber der Schwindel als “Notbremse” funktioniert.
Bei ernsten Problem sollten Betroffene einen fachärztliche Hilfe suchen. Falls psychische Erkrankungen dem Schwindel zugrunde liegen, ist auch eine Psychotherapie angebracht.
Dissoziieren
Gleichgewichtsstörungen können auch Teil einer Traumatisierung und/oder einer zu Grunde liegenden psychischen Störung sein. Eine Posttraumatische Belastungsstörung und die Borderline-Störung kennzeichnen Phasen, in denen Betroffene dissoziieren.
Dann verlieren sie das Gefühl für Raum und Zeit und die eigene Identität. Posttraumatisierte erinnern in diesen Phasen an Betrunkene. Sie haben Probleme, gerade zu stehen, sie müssen an die frische Luft, um Sauerstoff einzuatmen, ihr Kopf “fährt Karusell”.
Traumatisierte erleben einerseits einen Flashback, das heißt, die Erinnerungen an das traumatiserende Ereignis kehren unkontrolliert wieder zurück. Dazu gehören Herzrasen, Schweißausbrüche und Muskelverspannung. Betroffene wirken, als “stünden sie neben sich”. Der Schwindel ist nur eines von vielen Symptomen, unter denen Erkrankte leiden.
Benigner paroxysmaler Lagerungsschwindel
Diese Erkrankung zeigt sich in Drehschwindelattacken. Die Kristalle im Innenohr haben sich gelöst, durch äußere Gewalt oder chemische Prozesse im Körper. Weil die Kristalle sich jetzt in der Flüssigkeit frei bewegen, nimmt das Gehirn eine Pseudobewegung wahr.
Ein Hals-Nasen-Ohrenarzt stellt die Diagnose, indem er die Lage der Kristalle überprüft. In der Therapie werden die Kristalle in ihre vorherige Lage zurück gesetzt.
Die Betroffenen spüren Störungen ihres Gleichgewichts vor allem, wenn sie sich im Bett umdrehen, ins Bett steigen oder aus dem Bett aufstehen, wenn sie auf hohe Stufen steigen oder ihren Kopf unter der Dusche zurückbiegen.
Wenn sie aus dem Bett auftstehen, wird ihnen schwarz vor Augen, sie stolpern und fallen sogar hin. Manchmal fühlen sie sich zusätzlich übel und müssen erbrechen. Deswegen verwechseln die Betroffenen die Erkrankung des Innenohrs häufig mit einem grippalen Infekt.
Die Sympotme zeigen sich oft abrupt und erschrecken die Erkrankten. Wann immer sie ihren Kopf bewegen oder sich an die Schläfen tippen, fühlen sie sich irritiert und fallen oft sogar aus dem Bett.
Wenn sie stehen und ihren Kopf vor- oder rückwärts bewegen, fallen sie oft auf den Boden. Für gewöhnlich nehmen die Symptome in einigen Wochen oder Monaten ab, bisweilen dauern sie aber Jahre an.
Die verbreitetste Ursache für diese Kranheit ist eine Kopfverletzung. Bei Älteren degeneriert hingegen häufig das Gleichgewichtssystem im Innenohr und die Kristalle lösen sich dann ohne äußeren Einfluss. Das ist in der Hälfte aller Fälle so, bei denen dann die Diagnose lautet: Ursache unbekannt.
Morbus Meniére
Bei der Meniérschen Krankheit treten meist Tinnitus, Hörprobleme und Drehschwindel gemeinsam auf, und diese Symptome können Stunden anhalten, und danach sind Betroffene völlig erschöpft. Die Flüssigkeit im Innenohr bildet sich bei dieser Krankheit nur unzureichend, und die Membranen, die die Räume dieser Flüssigkeit verbinden, werden in ihrer Funktion gebremst.
Zwischen den einzelnen Anfällen haben Betroffene meist keinerlei Symptome. Diese Erkrankung kann zu permanenten Hörschäden führen. Neben Hals-Nasen-Ohren-Ärzten werden auch Neurologen, Augenärzte und innere Mediziner hinzugezogen.
Morbus Meniére entdeckte der französische Arzt Prosper Meniére in den frühen 1860ern. Die Ursache der Krankheit ist heute ebenso unbekannt wie in seiner Zeit. Ärzte vermuten Allergien, die das Innenohr beeinträchtigen. Auch ist unklar, warum die Krankheit manchmal fortschreitet und häufig nicht. Die Krankheit verläuft in drei Stadien.
Das erste Stadium kennzeichnen plötzliche Phasen von Schwindel. Betroffene fühlen sich in diesen Anfällen benommen und erbrechen sich. Eine solche Phase dauert von 20 Minuten bis zu 24 Stunden. Währenddessen fällt das Hören schwer, das Gehör kehrt danach aber wieder auf seinen normalen Stand zurück. Das Ohr tut weh und fühlt sich verstopft an, so als ob ein Druck darauf lastet.
Im zweiten Stadium werden die Schwindelanfälle schwächer, aber der Hörverlust wird schlimmer. Einige Betroffene meinen, die Krankheit würde vollkommen aufhören, aber dann kommen die Symptome nach Monaten wieder.
Im dritten Stadium hören die Schwindelanfälle fast ganz auf, und manchmal enden sie für immer. Doch die Gleichgewichtsstörungen bleiben. Die Betroffenen fühlen sich unruhig, wenn es dunkel ist und können visuelle Signale bei schwachem Licht kaum noch in die Orientierung im Raum übersetzen. Das Gehör verschlechtert sich immer mehr.
Neuropathia vestibularis und Labyrinthitis
Neuropathia vestibularis setzt das Gleichgewichtsorgan außer Kraft, ohne dass die Ärzte bisher die genaue Ursache kennen. Betroffene leiden unter einem spontan beginnenden Drehschwindel, der Tage oder sogar Wochen anhält.
Eine so genannte Labyrinthitis ist meist durch eine Virusinfektion verursacht, zum Beispiel durch Herpes. Eine bakterielle Labyrinthitis beginnt oft mit einer unbehandelten Entzündung des Mittelohrs oder als Folge einer Meningitis.
Die Infektionen lassen sich, wenn sie erkannt sind, in wenigen Wochen behandeln. Wenn das Innenohr durch die Infektion jedoch permanent geschädigt ist, und das Kleinhirn diese Schäden nicht beheben kann, werden die Symptome chronisch. Dazu zählen: Chronische Verwirrung, Erschöpfung, Desorientierung, Tinnitus und Gehörverlust.
Fisteln der perilymphen Flüssigkeit
Eine Fistel der Perilymphe (englisch PLF) ist eine abnormale Öffnung in der Flüssigkeit des Innenohrs. Eine Träne oder ein Defekt in den kleinen, dünnen Membranen zwischen dem Mittel- und Innenohr. Diese Membranen heißen ovales Fenster und rundes Fenster.
Wechsel im Luftdruck, der auf dem Mittelohr lastet, kennen wir als den “Plopp”, wenn wir uns in einem Flugzeug in die Lüfte erheben. Normalerweise haben diese keine Auswirkung auf das Innenohr. Wenn jedoch eine Fistel das Innenohr beeinträchtigt, beeinflussen solche Wechsel im Mittelohr direkt das Innenohr, stimulieren das Gleichgewicht und das Gehör.
Die meisten Symptome, die von PLF verursacht werden, ähneln denen von Morbus Meniére. Darum ist der Unterschied zwischen beiden Störungen wichtig: Es gibt zwei verschiedene Flüssigkeiten im Innenohr, die endolymphe und die perilymphe. Morbus Meniére entsteht, wenn die endolymphe Flüssigkeit unter Druck gerät und die Membranen blockiert, in denen sie sich befindet. Dieser Druck verlagert die perilymphe Flüssigkeit.
Bei PLF jedoch fließt das perilymphatische Fluid in das Mittelohr. Das führt ebenso zu einem ungleichmäßigen Druck zwischen den beiden Flüssigkeiten und deshalb zu ähnlichen Symptomen, auch wenn die Ursache für das Ungleichgewicht eine andere ist.
Diverse Tests unterscheiden beide Krankheiten. Eine Fistel lässt sich zum Beispiel erkennen, indem die Augenbewegungen notiert werden, während zugleich auf jeden Ohrkanal Druck ausgeübt wird – zum Beispiel mit einem kleinen Stück Gummi.
Ein Kopftrauma ist die verbreitetste Ursache für PLF, meist verursacht durch einen direkten Schlag auf den Kopf oder das Ohr. PLF entsteht aber auch durch einen rigiden Wechsel im Druck der Atmosphäre, sei es durch Freitauchen, akrobatische Flugmanöver oder Bungee-Jumping. Sehr selten sind solche Fisteln angeboren.
Umstritten sind “spontane PLFs” – ohne offen sichtlichen Auslöser. Ärzte, die solche “unerklärlichen” Fisteln bestreiten, gehen davon aus, dass ein Kopftrauma oder ein rapider Wechsel des atmosphärischen Drucks die Ursache ist, den Betroffene jedoch nicht mit der Erkrankung verbinden.
Vaskuläre Demenz
Die vaskuläre Demenz zeigt beispielhaft, dass bei vielen Erkrankungen die Störung des Gleichgewichts nur ein Symptom unter vielen ist. Bei dieser Multi-Infarkt-Demenz wird das Gehirn nicht mehr angemessen durchblutet. Betroffene verlieren die meisten geistigen Fähigkeiten, die sie zuvor entwickelten.
Demente leiden neben Gleichgewichtsstörungen an Gedächtnislücken, Orientierungsproblemen, Konzentrationsstörungen, Sprachstörungen, Gefühlsstörungen und Verstopfung.
Zwanzig Prozent aller Demenzpatienten leiden an der vaskulären Form der Krankheit. Kennzeichnend ist ihre Vergesslichkeit, vor allem im Kurzzeitgedächntins. Diese Demenz trifft insbesondere alte Menschen, die zuvor bereits an Kranheiten leiden, die das Gehirn schädigen, wie Herzprobleme oder eine Arteriosklerose. Die dabei verengten Blutgefäße im Gehirn versorgen den Organismus nicht mehr mit dem Sauerstoff, den er braucht. Die Zellen sterben ab.
Eine Arteriosklerose als Vorerkrankung einer vaskulären Demenz wird ebenso durch Rauchen ausgelöst wie durch zu viel Cholesterin, Diabetes oder Herzrhytmusstörungen.
Die Demenz beginnt langsam, so dass Betroffene sie oft nicht erkennen oder sie als normale Begleiterscheinung des Alterns wahrnehmen. Es fängt damit an, dass Betroffene Dinge vergessen. Was zuerst aussieht wie “Schusseligkeit” – mal weiß man nicht, wo der Autoschlüssel liegt, mal vergisst man, dass die Enkel zu Besuch kommen wollten – beeinträchtigt bald wesentliche Teile des Alltags.
Betroffene werden so vergesslich, dass sie die Vergesslichkeit nicht mehr als Problem wahrnehmen: Sie vergessen, dass sie vergesslich sind, und vergessen, was sie vergessen haben. Im fortlaufenden Prozess erkennt man seine Freunde und Verwandten nicht mehr, die geistige Kompetenz lässt nach – man sinkt auf das Niveau eines Kleinkindes zurück.
Betroffene haben wie bei einer Störung des Gleichgewichtsorgans Probleme, sich im Raum zu orientieren. Kranke verlieren ihre motorischen Fähigkeiten, die Gliedmaßen werden steif, sie tippeln, schlurfen und gehen breitbeinig.
Sie fallen immer wieder hin. Dazu kommen optische Halluzinationen, die sie verwirren. Ihnen wird schwindlig, sie fühlen sich von der Umwelt bedroht und reagieren darauf aggressiv.
Wenn ältere Menschen vergesslich werden, sollten sie unbedingt eine Ärztin beziehungsweise einen Arzt aufsuchen. Der klärt die Ursache nach einer eingehenden Befragung zur Vorgeschichte. Eine vaskuläre Demenz kann, wenn sie früh erkannt wird, zumindest gebremst werden, indem Betroffene Medikamente einnehmen, die die Blutgerinnung hemmen und so den Blutfluss verbessern.
Eine zugrunde liegende Herzrhytmusstörung, das Vorhofflimmern, führt zu kleinen Gerinseln, die aus dem Herzen in die Hirngefäße gelangen. Dies lässt sich mit Vitamin-K-Antagonisten eindämmen, die die Blutverdünnung forcieren.
Die Folgen einer fortschreitenden Demenz sind hingegen dramatisch: Die Kranken verlieren ihre sozialen Kontakte, sie verlieren auch die Gefühle zu den Menschen, die ihnen nahe stehen. Sie können ihren Beruf nicht mehr ausüben und ihren Hobbies nicht mehr nachgehen, weil sie ihre als Erinnerungen gespeicherten Denk- und Handlungsmuster vergessen. Auch deshalb werden sie zunehmend apathisch.
Demente irren ziellos umher, sie essen auch Ungenießbares, weil sie ihre Erinnerung an wohl schmeckendes Essen verlieren, sie leiden unter Schlafstörungen, sie sind gereizt und zu anderer Zeit depressiv, Angstattacken gehen mit Wahnzuständen einher, sie sind ebenso euphorisch wie hemmungslos.
Sie werden gleichgültig. Selbst der Toilettengang wird ihnen egal, Spazieren gehen verliert seinen Reiz, und selbst elementare Hygiene müssen Pflegekräfte übernehmen.
Die Creutzfeldt-Jakob-Krankheit
Die Creutzfeldt-Jakob-Krankheit (CJK) schädigt das Gehirn. Genauer gesagt, sie verändert dessen Eiweißstruktur zu einer schwammigen Masse. Diese sehr seltene Krankheit lässt sich leicht mit Demenz verwechseln, denn die Symptome ähneln sich. Die Krankheit ist unheilbar.
Sie wird ausgelöst von Prionenproteinen, die sich gesunden Proteinen gewissermaßen aufstülpen. Die gesunden Proteine übernehmen die Struktur der infektiösen, und das Gehirn wird, salopp gesagt, mit Löchern versehen wie ein Schweizer Käse.
Bisweilen tritt die Krankheit ohne äußere Ursache auf, und zwar bei alten Menschen. Diese Form ist die häufigste dieser extrem raren Erkrankung. Creutzfeldt-Jakob kann aber auch erblich bedingt sein oder durch eine Infektion ausgelöst. Insbesondere menschliche Wachstumshormone, die den Betroffenen injiziert wurden, förderten die Erkrankung; auch die Transplantation von menschlicher Hirn- und Augenhornhaut zählt zu den sicheren Verdächtigen.
Junge Menschen erlitten Creutzfeldt-Jakob in einer Form, die der Rinderkrankheit BSE entspricht.
Die Krankheit zeichnet sich aus durch Gedächtnislücken, Orientierungsprobleme, Gleichgewichtsstörungen, Konzentrationsschwierigkeiten, Zittern, Lähmungen, Depressionen und Angstanfälle.
Wie bei einer Demenz verliert der Kranke zuerst langsam, dann rapide seine mentalen und körperlichen Fähigkeiten. Er klagt ebenso über Niedergeschlagenheit wie über Schwindelgefühle, dann verliert er nach und nach seine Erinnerung-
Typisch sind unwillkürliche Muskelzuckungen. Betroffene können ihre Bewegungen nicht mehr kontrollieren, stolpern und fallen und wissen zugleich nicht mehr, wo sie sich befinden. Nicht das Gleichgewichtsorgan, sondern das Gehirn ist hier beschädigt und kann Informationen vom Gleichgewichtssystem nicht mehr verarbeiten. Die Krankheit führt nach einigen Monaten zum Tod. Sie lässt sich nicht bremsen oder behandeln.
Behandeln lassen sich lediglich die Symptome, um den Betroffenen in ihrer letzten Zeit ein wenig Lebensqualität zu ermöglichen. Geeignet sind Antidepressiva gegen die Depressionen, Neuroleptika gegen die Halluzinationen, und Antiepileptika gegen die Muskelzuckungen. (Somayeh Ranjbar, Dr. Utz Anhalt)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Arneborg Ernst; Dietmar Basta:Gleichgewichtsstörungen: Diagnostik und Therapie beim Leitsymptom Schwindel, Georg Thieme Verlag, 2016
- Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG): www.gesundheitsinformation.de (Abruf: 12.08.2019), Wie funktioniert der Gleichgewichtssinn?
- Deutsche Gesellschaft für Neurologie (Hrsg.): "Schwindel – Diagnose", in: Leitlinien für Diagnostik und Therapie in der Neurologie, 2012, Schwindel – Diagnose
- Dee Unglaub Silverthorn, Physiologie, Pearson Deutschland GmbH, 2009
- Wolfgang Stoll; Eckhard Most; Martin Tegenthoff: Schwindel und Gleichgewichtsstörungen, Georg Thieme Verlag, 2004
- Thomas Lempert: Wirksame Hilfe bei Schwindel: was dahinter steckt und wie Sie ihn wieder loswerden, TRIAS, 2003
- Rudolf Schweitzer; Michael Schröder: Die Heilpraktiker-Akademie. Gesetzeskunde, Notfallmedizin und Pharmakologie, Urban & Fischer Verlag, 2018
- Alexander Eckhardt et al.: "Schwindel- und Angsterkrankungen - Ergebnisse einer interdisziplinären Untersuchung", in: Laryngo-Rhino-Otologie, Volume 75 Issue 9, 1996, Thieme
- Hans Peter Zenner: Praktische Therapie von Hals-Nasen-Ohren-Krankheiten, Schattauer, 2008
- Helmut Schaaf: Morbus Menière: Schwindel - Hörverlust - Tinnitus Eine psychosomatisch orientierte Darstellung, Springer, 2009
- Joseph B. Nadol; Michael J. McKenna: Surgery of the Ear and Temporal Bone, Lippincott Williams & Wilkins, 2005
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.