Multiples Myelom und Plasmozytom: Krebs der Plasmazellen
Das Multiple Myelom, auch Morbus Kahler genannt, ist eine bösartige Tumorerkrankung, die aus der Entartung einer einzigen Plasmazelle entsteht. Deren Klone breiten sich im Knochenmark aus, weshalb die Krankheit auch als Knochenmarkkrebs bezeichnet wird. Die individuellen Ausprägungen sind sehr unterschiedlich, wobei das Auftreten nur eines einzelnen Tumors die Sonderform des Plasmozytoms darstellt. Fortschreitende medizinische Erkenntnisse haben zu einer Vielzahl neuer Behandlungsmöglichkeiten und einer verbesserten Prognose geführt. Dennoch gilt die Krankheit als nicht heilbar.
Inhaltsverzeichnis
Ein kurzer Überblick
Die folgende Übersicht fasst die wichtigsten Fakten zu dem komplexen Krankheitsbild des Multiplen Myeloms beziehungsweise des Plasmozytoms zusammen. Im nachfolgenden Artikel sind darüber hinaus ausführliche und aktuelle Informationen rund um die Erkrankung zu finden.
- Definition: Ein Multiples Myelom beziehungsweise ein Plasmozytom ist ein bösartiger Krebs aus der Gruppe der niedrigmalignen Non-Hodgkin-Lymphome. Ausgehend von einer einzigen entarteten Plasmazelle kommt es zu einer unkontrollierten Vermehrung dieser Zellen, die das Knochenmark infiltrieren. Typisch sind dabei viele Tumorherde, die sich an verschiedenen Stellen ausbreiten. Selten kommt es zum Wachstum nur eines einzigen Tumors, dann spricht man von einem Plasmozytom.
- Symptome: Nicht immer treten (zu Krankheitsbeginn) Beschwerden auf. Häufig zeigen sich zunächst eher unspezifische Allgemeinsymptome wie Knochenschmerzen, Fieber, Gewichtsverlust oder Nachtschweiß. Als Folge der krankhaften Plasmazellen treten häufig typische Symptome einer Blutarmut, eine erhöhte Infektanfälligkeit, ein schäumender Urin (Bence-Jones-Proteinurie) und ungewöhnliche Blutungen auf. Weitere schwerwiegende Folgen und Komplikationen sind möglich.
- Ursachen: Die Ursachen der Erkrankung sind bislang unbekannt. Es wird eine gewisse erbliche Komponente vermutet, aber auch körpereigene Prozesse und möglicherweise schädliche Umwelteinflüsse spielen bei der Krebsentstehung eine Rolle.
- Diagnose: Nicht selten kommt es aufgrund einer fehlenden oder unspezifischen Symptomatik zu Zufallsbefunden bei Blut- und Urinuntersuchungen. Spezielle diagnostische Verfahren sind allerdings notwendig, um eine präzise Diagnose stellen zu können. Dies umfasst einen genauen Nachweis der Leichtketten-Proteine im Serum und im Urin, eine Knochenmark-Biopsie und eine bildgebende Diagnostik.
- Behandlung: Die Erkrankung gilt als nicht heilbar, aber medizinische Fortschritte haben die Prognose und Behandlungsmöglichkeiten stark verbessert. Heutige Behandlungskonzepte stellen grundsätzlich Chemotherapien inklusive sogenannter „neuer Substanzen”, Hochdosischemotherapien mit Stammzelltransplantation und Bestrahlung.
- Naturheilkundliche Behandlung: Alternative Heilverfahren bieten viele Möglichkeiten einer unterstützenden Krebstherapie, bei der die Psyche und Abwehrkräfte gestärkt, Stoffwechselvorgänge reguliert und Begleiterscheinungen vermindert werden. Zur besseren Verträglichkeit von Chemotherapien kommt insbesondere die Misteltherapie zum Einsatz.
- Aktueller Forschungsstand: Das Krankheitsbild des Multiplen Myeloms ist im Fokus vieler Forschungsaktivitäten. Besonders die Entwicklungen in den letzten Jahren geben den Betroffenen durch neue Medikamente Hoffnung auf bessere Behandlungsmöglichkeiten und Prognosen.
Definition
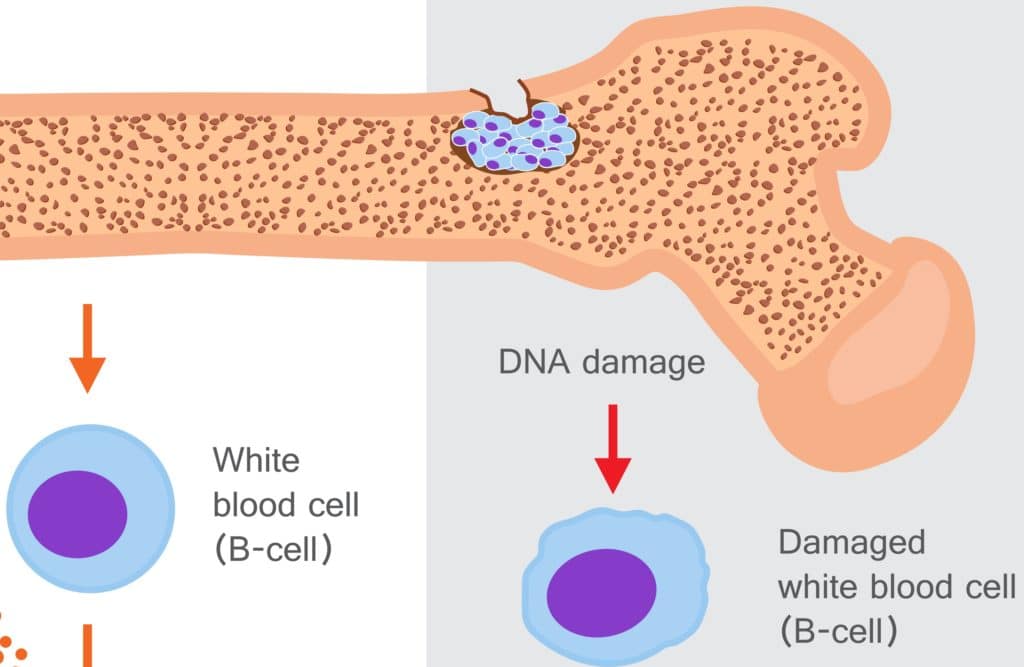
Ein Multiples Myelom beziehungsweise ein Plasmozytom ist eine bösartige (maligne) Krebserkrankung aus der Gruppe der niedrigmalignen Non-Hodgkin-Lymphome (bösartige Erkrankungen des lymphatischen Systems). Betroffen sind dabei die B-Lymphozyten, die zu der Zellgruppe der Leukozyten (weiße Blutkörperchen) gehören, beziehungsweise die aus der weiteren Zelldifferenzierung entstehenden Plasmazellen. Niedrigmaligne (indolente) Lymphome sind chronischer Natur und wachsen relativ langsam. In aller Regel ist die Erkrankung nicht heilbar, aber behandelbar.
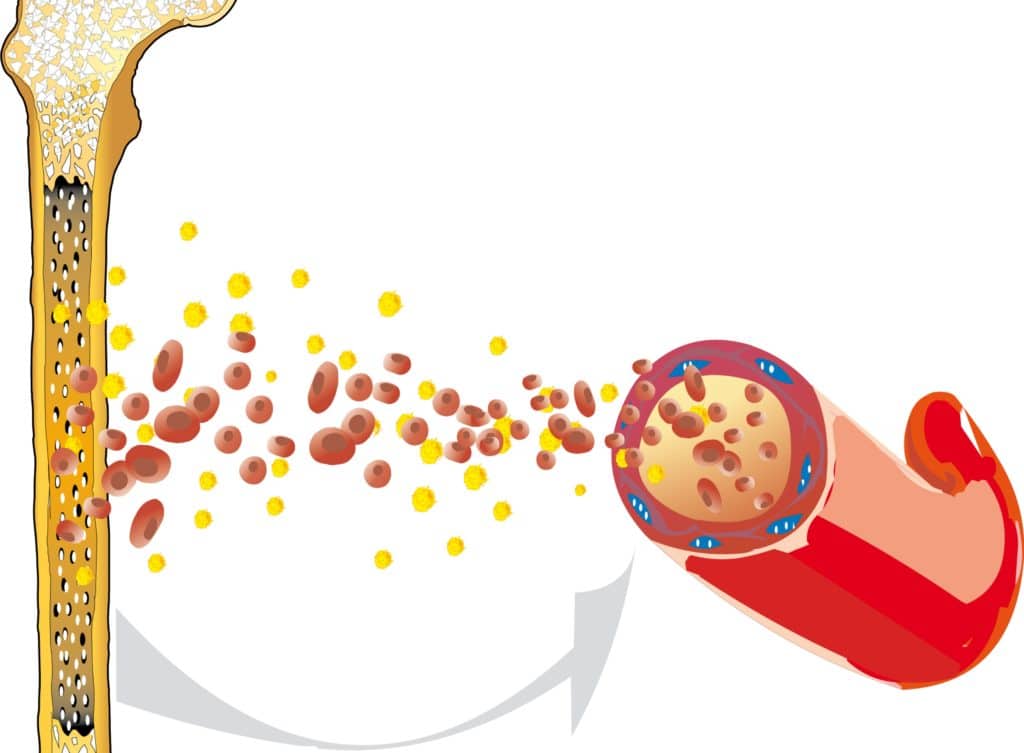
Ausgehend von einer einzigen entarteten Plasmazelle (Myelomzelle) im Knochenmark kommt es zu unkontrollierten Wucherungen identischer Plasmazellen (Klone). Diese produzieren stetig monoklonale, funktionsuntüchtige Abwehrkörper (Immunglobuline), die auch unter dem Begriff „Paraproteine“ bekannt sind. Damit kommt es zu einer geschwächten Immunabwehr und gesunde blutbildende Zellen können im Knochenmark verdrängt werden. Weitere mögliche Folgen sind Blutarmut (Anämie), Verminderung der Blutplättchen und verstärkter Knochenabbau (Osteolyse).
Die Erkrankung ist eher selten, zählt aber in den westlichen Industrienationen zu den häufigsten Knochen- und Knochenmarktumoren. Die meisten Diagnosen werden im höheren Alter (70. Lebensjahr) gestellt und Männer tragen dabei ein höheres Erkrankungsrisiko (3:2). Der steigenden Diagnoserate in den letzten Jahrzehnten werden verschiedene Faktoren zugeschrieben.
Historie
Die erste Krankheitsbeschreibung geht auf die englischen Ärzte William Macintyre (1792-1857) und Henry Bence Jones (1813-1873) zurück, die den ersten bekannten Patientenfall von Thomas Alexander McBean untersuchten. Dabei gelang es Bence Jones erstmals ungewöhnliche Proteine im Urin des Patienten nachzuweisen, welche mittlerweile als Bence-Jones-Proteine bezeichnet werden. Kommt es heutzutage zu einem Befund dieser sogenannten Leichtketten-Proteine (Bence-Jones-Proteinurie), deutet dies vorranging auf eine maligne Vermehrung von B-Lymphozyten und damit oftmals auf ein Multiples Myelom hin.
Im Jahr 1873 führt der russische Chirurg Dr. J. von Rustizky den Begriff des Multiplen Myeloms ein und umschreibt damit das Vorliegen multipler Plasmazellläsionen im Knochen. Weiterhin wurden auch von anderen Medizinern sehr ähnliche Symptome beschrieben, deren Namen zum Teil für synonyme Bezeichnungen der gleichen Erkrankung stehen. So veröffentlichte im Jahr 1889 beispielsweise der österreichische Internist Otto Kahler eine detaillierte klinische Beschreibung des Multiplen Myeloms unter der Bezeichnung „Morbus Kahler“. Auch Huppert, Bozzolo, Ramón y Cajal, Wright und Weber machten sich durch frühe Untersuchungen zu den Erscheinungen dieses Krankheitsbild einen Namen.
Synonyme und Terminologie
Die Begriffe Multiples Myelom und Plasmozytom werden häufig synonym verwendet, bezeichnen aber zwei verschiedene Krankheitsbilder. Ausgehend von der Entartung einer einzigen Plasmazelle vermehren sich deren Klone und breiten sich im Knochenmark aus. Typisch sind dabei viele Tumorherde, die sich diffus ausbreiten (Multiples Myelom). Liegt hingegen nur ein einziger Herd vor, handelt es sich um die spezielle und seltene Form des sogenannten (solitären) Plasmozytoms. Weitere weniger gebräuchliche Synonyme sind unter anderem Kahler-Krankheit (Morbus Kahler) nach Otto Kahler und Huppert-Krankheit nach Karl Hugo Huppert.
Vom Krankheitsbild des Multiplen Myeloms abzugrenzen sind Erkrankungen, die als Vorstufen gelten, wie das sogenannte Asymptomatische (Schwelende) Multiple Myelom und die Monoklonale Gammopathie unklarer Signifikanz, die einen gutartigen Zustand darstellt. Relativ große Überschneidungen bestehen auch mit dem lymphoplasmozytischem Lymphom, welches der Waldenström Makroglobulinämie (Morbus Waldenström) zugrunde liegt.
Symptome
Oftmals sind die ersten Beschwerden eher unspezifisch und vielfältig. Nicht selten sind Betroffene anfangs und bei der Diagnosestellung sogar beschwerdefrei. Allgemeinsymptome, die auch schon in den frühen Krankheitsstadien auftreten können, umfassen vor allem Knochenschmerzen (Rücken, Rippen, Hüfte, Extremitäten) und die sogenannten B-Symptome Fieber, Gewichtsverlust und Nachtschweiß.
Die Knochenschmerzen entstehen zumeist durch den Befall und die zunehmende Ausbreitung der Tumorzellen, bedingt durch Nervenreizungen und den Druck auf umliegende Nerven. Auch (kleine) Spontanfrakturen, die durch eine Auflösung der Knochensubstanz (Osteolyse) hervorgerufen werden können, lösen Schmerzen aus.
Durch die Infiltration des Knochenmarks und die überhöhte Produktion der monoklonalen Plasmazellen und Paraproteine können im Krankheitsverlauf weitere Beschwerden auftreten. Für ein Multiples Myelom charakteristische Anzeichen sind dabei die Folgenden:
- Symptome einer Blutarmut wie chronische Erschöpfung (Fatigue), Atemnot bei Belastung, Kopfschmerzen, Reizbarkeit und Blässe.
- Eine erhöhte Infektanfälligkeit (vor allem Harnwegsinfekte), mitbedingt durch den Mangel an gesunden weißen Blutkörperchen (Leukopenie) und funktionstüchtigen Antikörpern.
- Ein schäumender Urin, als Zeichen für eine Bence-Jones-Proteinurie und der vermehrten Ausscheidung von Leichtketten-Proteinen.
- Ungewöhnliche Blutungen (Nasenbluten, starke Menstruationsblutungen) und eine Neigung zu blauen Flecken (Hämatom) durch Störungen in der Blutbildung (Mangel an Thrombozyten).

Im fortgeschrittenen Krankheitsstadium können, durch die Menge an produzierten Proteinen und das bei einer Osteolyse übermäßig freigesetzte Kalzium (Hyperkalzämie), vor allem die Nieren in ihrer Funktion beeinträchtigt werden.
Zu den eher seltenen Komplikationen zählt das Hyperviskositätssyndrom, wobei die Fließeigenschaft des Blutes durch den hohen Proteingehalt derart vermindert wird, dass es zu Schwindel, Angina pectoris, Thrombosen oder anderen auch schwerwiegenden Folgen kommen kann. Verbinden sich die Leichtketten-Proteine mit anderen Proteinen können Amyloid-Proteine entstehen, die in seltenen Fällen eine Myelom-assoziierte AL-Amyloidose (Leichtketten-Amyloidose) hervorrufen können. Durch Ablagerungen der Proteine in verschiedenen Geweben und Organen (vor allem Nieren, Herz, Magen-Darm-Trakt, Leber und Nerven) können dabei deren Funktionen stark beeinträchtigt werden.
Ursachen
Die Ursachen sind noch weitestgehend unbekannt, nicht zuletzt weil das Multiple Myelom sehr heterogene genetische und klinische Ausprägungen aufweist. Eine Vielzahl unterschiedlicher Chromosomenanomalien, die im Zusammenhang mit der Erkrankung bislang entdeckt wurden, scheinen den Krankheitsverlauf bedeutend zu beeinflussen. Es wird eine gewisse erbliche Komponente vermutet, wobei es sich aber nicht um eine Erbkrankheit handelt.
Bei der Entstehung und Ausbreitung des Multiplen Myeloms spielen körpereigene Vorgänge wie das Wachstum und die Differenzierung von Zellen, Interaktionen von Zellen und das Immunsystem eine entscheidende Rolle.
Zudem wird diskutiert, ob verschiedene schädliche und möglicherweise krebserregende Umwelteinflüsse, wie Strahlung oder Pestizide, die Entstehung des Multiplen Myeloms begünstigen.
Diagnose
Oft vergehen mehrere Monate zwischen den ersten Krankheitssymptomen und der Diagnosestellung. Bei etwa 20 Prozent der Betroffenen führen auch Zufallsbefunde von Blut- und Urinuntersuchungen zur Feststellung der Krankheit. So geben beispielsweise eine sehr hohe Blutsenkungsgeschwindigkeit („Sturzsenkung“) oder ein hoher Eiweißgehalt im Blut oder im Urin erste Hinweise auf das Vorliegen eines Multiplen Myeloms. Leiden Betroffene an Knochenschmerzen, kann auch dies ein mögliches Anzeichen sein. In jedem Fall müssen neben einer ausführlichen Anamnese und körperlichen Untersuchung spezielle diagnostische Verfahren durchgeführt werden.

Laboruntersuchungen von Blut- und Urinproben
Nach einem großen Blutbild dient vor allem die Eiweißelektrophorese des Serums und des Urins als erstes Screeningverfahren für den Nachweis eines monoklonalen Proteins. Weitere Tests dienen im Anschluss der genauen Bestimmung des Proteintyps (Immunfixationselektrophorese) und der Messung der freien Leichtketten im Serum. Der Urin (24-Stunden Sammelurin) ist dabei stets mit zu untersuchen, da die Leichtketten-Proteine bei intakter Nierenfunktion ausgeschieden werden und im Serum damit nicht nachweisbar sind. Wichtig ist bei der Diagnose die präzise Unterscheidung zwischen den Vorstufen und Formen eines Multiplen Myeloms.
Knochenmarkuntersuchung
Einen wesentlichen Bestandteil der weiteren Diagnostik stellt eine Knochenmark-Biopsie. In der Regel wird eine Probe des Knochenmarks aus dem hinteren Beckenkamm gewonnen, die nachfolgend für histologische Untersuchungen herangezogen wird. Dabei können die veränderten Krebszellen erkannt werden, sowie Infiltrationsmuster (diffus oder knotenförmig) und der Infiltrationsgrad.
Radiologische Untersuchungen
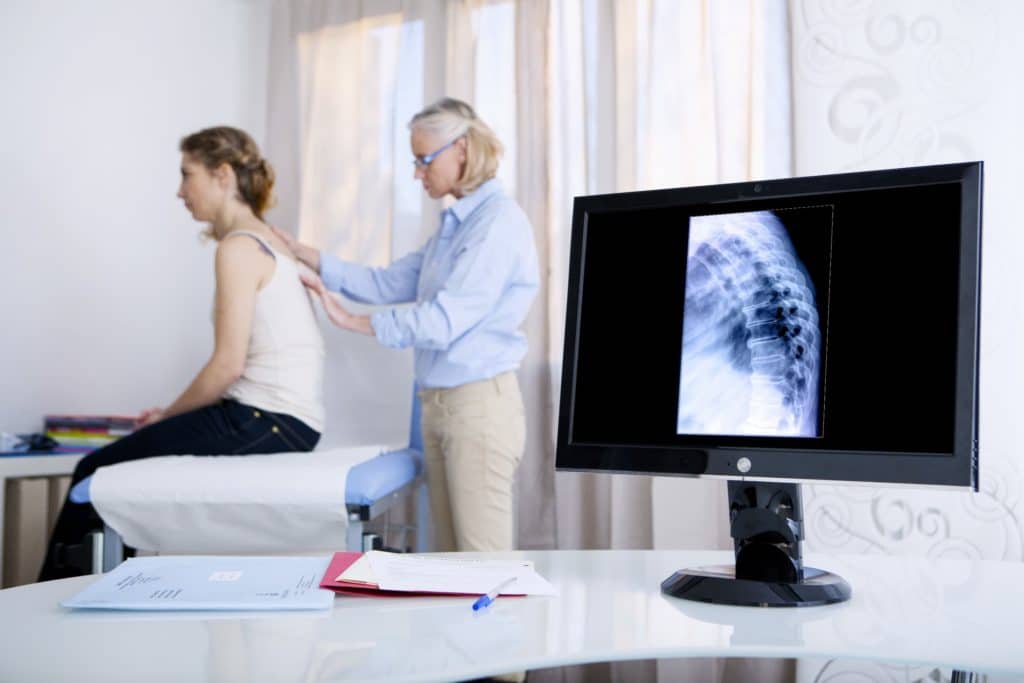
Bildgebende Verfahren werden bei der Erstdiagnose sowie bei Untersuchungen zum Krankheitsverlauf herangezogen. Zunächst werden konventionelle Röntgenaufnahmen erstellt, wobei der krankhafte Befall eines Multiplen Myeloms vorranging am Schädel und der Wirbelsäule sichtbar wird. Die Röntgenbilder zeigen dann typische waben- und eiförmige Osteolysen. Einen Befund von multiplen Osteolysen im Schädeldach, nennt man auch Schrotschussschädel. Zeigt sich das Bild einer Osteoporose, handelt es sich um eine diffuse Infiltration. Letztere ist radiologisch nicht von der altersbedingten Osteoporose zu unterscheiden.
Auch findet die Computertomographie Anwendung, um vor allem gering ausgeprägte Knochenauflösungen feststellen zu können. Eine Magnetresonanztomographie kommt vorwiegend zur Beurteilung von Tumoren im Bereich der Wirbelsäule und außerhalb des Knochens (extraossär) zum Einsatz.
Von einem (symptomatischen) Multiplen Myelom im eigentlichem Sinn spricht man nur, wenn im Knochenmark mehr als 10 Prozent monoklonale Plasmazellen gefunden wurden und laut der sogenannten CRAB-Kriterien der International Myeloma Working Group (IMWG) mindestens eine sekundäre Organschädigung vorliegt, beziehungsweise ein Nachweis entsprechend der erweiterten SLiM-Kriterien erbracht wurde. Die CRAB Kriterien umfassen eine Hyperkalzämie, Niereninsuffizienz, Anämie und Knochenauflösung, während die SLiM-Kriterien sich auf das Verhältnis der Leichtketten-Proteine sowie die Menge an Plasmazellen im Knochenmark und deren sichtbaren Ansammlung in der Magnetresonanztomographie bezieht.
Die wichtigsten Kriterien für ein Plasmozytom sind der Nachweis von weniger als zehn Prozent monoklonaler Plasmazellen im Knochenmark und ein einzelner radiologisch nachweisbarer Krankheitsherd, bei einem gleichzeitigem Fehlen von verändertem Eiweiß im Blutserum und im Urin.
Behandlung
Früher wurde die Notwendigkeit einer Therapie nach der Stadieneinteilung von Durie und Salmon bestimmt. Neueren medizinischen Erkenntnissen zur Folge wird derzeit über die Notwendigkeit einer (sofortigen) Therapie nach der Diagnosestellung mittels der Kriterien der IMWG entschieden.
Die Erkrankung gilt als nicht heilbar, aber in den letzten Jahren haben große medizinische Fortschritte die Prognose und Behandlungsmöglichkeiten stark verbessert. Ziele einer jeden Behandlung sind die Stabilisierung der Patienten, die Linderung der Symptome und eine Lebensverlängerung durch eine möglichst anhaltende Remission (Zurückdrängen der Erkrankung).
Heutzutage stehen für die Behandlung unterschiedliche Verfahren und Substanzen zur Verfügung. Je nach Patientenfall wird individuell entschieden, welche Therapiemaßnahmen sinnvoll sind. Dabei werden auch das Lebensalter, der allgemeine Gesundheitszustand, die Ausprägung entsprechender Beschwerden sowie verschiedene Risikofaktoren bei der Entscheidungsfindung mit berücksichtigt.
Mögliche Behandlungskonzepte stellen grundsätzlich Chemotherapien inklusive sogenannter „neuer Substanzen”, Hochdosischemotherapien mit Stammzelltransplantation und Bestrahlung.
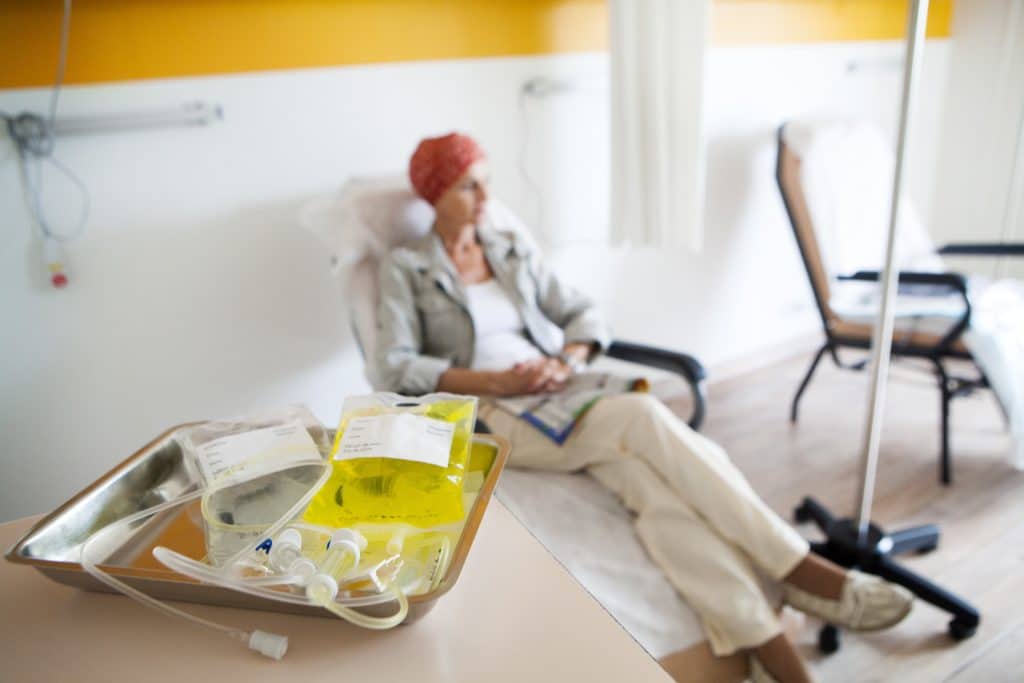
Die Chemotherapien sollen Myelomzellen abtöten und die Erkrankung somit im ganzen Körper (systemisch) zurückdrängen. Als besonders wirksam haben sich bestimmte Zytostatika, sogenannte Alkylanzien (zum Beispiel Melphalan) erwiesen. Durch eine sehr hohe Dosierung der Chemotherapeutika konnte schon in relativ vielen Fällen eine komplette Remission erreicht werden. Allerdings ist bei jeder Chemotherapie mit Nebenwirkungen zu rechnen und eine hoch dosierte Therapie führt in aller Regel zu einer starken Beeinträchtigung des Knochenmarks. Um dieser Schädigung entgegenzuwirken, wird eine Hochdosischemotherapie oft mit der Gabe von Wachstumsfaktoren oder einer Stammzellentransplantation kombiniert. Dafür kommen körpereigene Zellen (autolog) oder Stammzellen von einem Spender (allogen) in Frage.
Eine Bestrahlung kann prinzipiell nur an bestimmten Körperregionen durchgeführt werden (lokal). Mit Hilfe von Strahlung sollen entartete Zellen ihre Teilungsfähigkeit verlieren, um das Tumorwachstum zu stoppen. Die Strahlentherapie dient hier vor allem auch der Behandlung von Knochenschmerzen.
Neuere Substanzen werden unter bestimmten Voraussetzungen entweder in Kombination mit anderen Therapien oder als alternative Behandlungsmethode eingesetzt. Zu diesen Medikamenten zählen unter anderem sogenannte immunmodulierende Substanzen (Thalidomid, Pomalidomid, Lenalidomid), Proteasom- und Histon-Deacetylase-Inhibitoren (Bortezomib und Panobinostat) und die Antikörper Elotuzumab und Daratumumab. Des Weiteren kommen auch Interferon und Bisphosphonate zum Einsatz. Nicht alle neuartigen Arzneimittel sind bislang ausreichend auf ihre Wirkung hin geprüft und daher noch nicht offiziell zugelassen.
Auch die Behandlung von Begleitsymptomen kann in der Therapie wichtig sein und ist individuell mit den behandelnden Fachärzten abzuklären.
Naturheilkundliche Behandlung
Die Stärkung der körpereigenen Selbstheilungskräfte kann den Krankheitsverlauf positiv beeinflussen und die Nebenwirkungen einer Chemotherapie abmildern. Dabei können zahlreiche Verfahren aus dem Bereich der Naturheilkunde eingesetzt werden.
http://www.youtube.com/watch?v=tSGqZ-BRW0U
In einer begleitenden biologischen Krebstherapie werden verschiedene Verfahren und Naturheilmittel kombiniert, um eine Stärkung der Psyche und des Körpers, eine Regulierung des Stoffwechsels und eine Aktivierung der Abwehr zu erreichen.
Insbesondere bei der Misteltherapie gilt eine Verbesserung der Abwehrkraft und allgemeinen Lebensqualität sowie die spezielle Verringerung von Fatigue, Übelkeit und depressiven Verstimmungen (Nebenwirkungen von Chemotherapien) als nachgewiesen. Die Misteltherapie wird bei Lymphomen mitunter jedoch kritisch gesehen, da sie das Immunsystem beeinflusst und dadurch zu einer krisenhaften Erhöhung der Plasmazellproduktion führen könnte.
Des Weiteren kann eine zusätzliche naturheilkundliche Behandlung zur Infektbekämpfung, zum Beispiel mittels mikrobiologischer Therapien, in Betracht gezogen werden.
Die Liste aller möglichen Naturheilverfahren zur unterstützenden Krebsbehandlung, auch im Fall eines Multiplen Myeloms beziehungsweise eines Plasmozytoms, ist lang und sollte im Einzelfall mit fachkundigen Experten besprochen werden.
Ein überraschender therapeutischer Erfolg konnte bisher einmalig dem Ingwergewächs Kurkuma (Gelbwurz) zugeordnet werden. In der fernöstlichen Medizin gilt der Wirkstoff Curcumin aus der Pflanze Kurkuma (Curcuma longa) seit langem als antioxidativ, antiseptisch und entzündungshemmend. Allgemein gilt: Kurkuma ist gesund und oft heilend. Das haben auch viele wissenschaftliche Studien bestätigt. Nun wird einem Fallbericht zur Folge, der im April 2017 im British Medical Journal (PDF) veröffentlicht wurde, dem Wirkstoff Curcumin auch für die Remission eines Multiplen Myeloms großes Potenzial nachgesagt.

Aktueller Forschungsstand
Das Krankheitsbild des Multiplen Myeloms ist Inhalt vieler internationaler Forschungen. Auch in Deutschland bestehen mehrere Studiengruppen und Kompetenznetzwerke, die Untersuchungen zu neuen Therapieformen und Diagnoseverfahren vorantreiben und Grundlagenforschung ermöglichen. So konnte besonders in den letzten Jahren durch neue Arzneistoffe und Behandlungsmöglichkeiten die Prognose der Betroffenen deutlich verbessert werden.
Erst kürzlich gelang Forschern ein Durchbruch, der Betroffenen eine hoffnungsvolle Botschaft hinterlässt: Medikament tötet Krebszellen ohne Nebenwirkungen. Wie die Pharmazeutische Zeitung berichtete, wird eine sukzessive (vollständige) Zulassung neuer Medikamente in den nächsten Jahren erwartet. (jvs, cs)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- ONKO-Internetportal der Deutschen Krebsgesellschaft: Multiples Myelom: Basis-Infos für Patienten und Angehörige (Abruf: 03.07.2019), krebsgesellschaft.de
- International Myeloma Foundation (IMF, Internationale Myelom-Stiftung): Patientenhandbuch Ausgabe 2017 (Abruf: 03.07.2019), myeloma.org
- Myelom Deutschland e. V.: Beschreibung des Multiplen Myeloms (Abruf: 03.07.2019), myelom-deutschland.de
- Stiftung Deutsche Krebshilfe: Ratgeber Plasmozytom/Multiples Myelom (Stand: April 2018), krebshilfe.de
- Gerecke, Christian / Fuhrmann, Stephan / Strifler, Susanne / u.a: Diagnostik und Therapie des Multiplen Myeloms. Dtsch Arztebl Int 2016, aerzteblatt.de
- Amboss GmbH: Multiples Myelom (Morbus Kahler) (Abruf: 03.07.2019), amboss.com
- Merck and Co., Inc.: Multiples Myelom (Abruf: 03.07.2019), msdmanuals.com
- Mayo Clinic: Multiple myeloma (Abruf: 03.07.2019), mayoclinic.org
- National Health Service UK: Overview - Multiple myeloma (Abruf: 03.07.2019), nhs.uk
- Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e.V.: Leitlinie Multiples Myelom, Stand: Mai 2018, onkopedia.com
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.