Blut im Stuhl ist ein Symptom, das unbedingt ärztlich abgeklärt werden sollte. Dennoch muss sich nicht immer etwas Schlimmes dahinter verbergen. Für die rötlichen Rückstände im Kot kommen verschiedene Ursachen wie zum Beispiel ein Hämorrhoidalleiden, Darmdivertikel oder Entzündungen in Betracht. Schwarzer Stuhlgang, auch Teerstuhl (Maläna) genannt, entsteht durch Kontakt des Blutes mit der Salzsäure im Magen. Er deutet deshalb auf Blutungen im oberen Verdauungstrakt hin.
Inhaltsverzeichnis
Verschiedene Arten von Blut im Stuhl
Blut im Kot ist für die Betroffenen nicht immer direkt erkennbar. Es kann zum Beispiel verborgen vorliegen, das heißt mit dem bloßen Auge nicht sichtbar sein, was in der Fachsprache „okkultes Blut“ genannt wird. Bei einem sogenannten Teerstuhl (Meläna), ist der Stuhl abnormal schwarz gefärbt und glänzend. Einfach zu erkennen ist hellrotes Blut, das sich auf oder im Stuhl befindet.

Blutungsquelle und Erscheinung der Blutrückstände
Je nach Blutungsquelle werden verschiedene Arten von Blut im Stuhl unterschieden. Bei einem Teerstuhl tritt die Blutung im oberen Gastrointestinaltrakt auf, das heißt zwischen Mund und Zwölffingerdarm. Die Menge an Blut beträgt dabei mehr als circa 100 Milliliter. Einige Stunden nach dem Blutungsereigniss setzen die Patienten einen schwarz gefärbten, glänzenden Stuhl ab. Die Farbe entsteht, wenn Salzsäure aus dem Magen das Blut zersetzt.
Befindet sich der Ursprung im unteren Bereich des Verdauungstraktes, beginnend ab dem Leerdarm (Jejunum), so ist das Blut für die Betroffenen als hellrote Beimischung oder Auflagerung sichtbar. Typisch ist diese Form zum Beispiel bei einem Hämorrhoidalleiden.
Bei okkultem Blut, das mit dem Auge nicht sichtbar ist, sind die Blutungen sehr gering. Um die Rückstände sichtbar zu machen, werden spezielle Untersuchungsverfahren angewandt. Die Quelle kann sich dabei im gesamten Verdauungstrakt befinden. Bei der Darmkrebsvorsorge wird ebenfalls nach okkultem Blut „gefahndet“, um ein eventuelles Darmkarzinom frühzeitig zu erkennen.
Der Stuhl kann sich auch dunkel oder schwarz verfärben, wenn keine Blutung vorliegt. So führt zum Beispiel die Einnahme von Eisen-, Wismut- und Kohlepräparaten oder der Verzehr von Blaubeeren oder roter Beete zu einer Dunkelfärbung. Schwarzer Stuhlgang muss immer ernst genommen und sobald wie möglich von einem Arzt abgeklärt werden.

Ursachen für Teerstuhl
Für die Beschwerden können verschiedenste Erkrankungen verantwortlich sein. Mögliche Ursachen für Teerstuhl, bei dem die Blutungsquelle in der Regel im oberen Verdauungstrakt liegt, sind Geschwüre (Ulcus), eine Speiseröhrenentzündung (Ösophagitis), Ösophagusvarizen (Krampfadern der Speiseröhre), heftigstes Erbrechen oder ein Magenkarzinom.
Meist entsteht der Teerstuhl dadurch, dass die Blutungsquelle oberhalb des Dünndarms sitzt. Doch er kann auch auftreten, wenn Darmbakterien durch längeren Kontakt bzw. bei verlangsamter Darmpassage das Hämoglobin zersetzten, woraus sich das „schwarze“ Hämatin bildet und die Verfärbung des Kotes entsteht.
Als weitere Ursache kommen Entzündungen der Speiseröhre in Betracht. Reizzustände, ausgelöst zum Beispiel durch Viren, Pilze oder Verätzungen, können zu Schleimhautblutungen führen. Dies wird meist in Form eines Teerstuhls sichtbar.
Durch Lebererkrankungen ausgelöster Pfortaderhochdruck führt häufig zu der Bildung von Ösophagusvarizen. Dabei handelt es sich um Krampfadern in der Speiseröhre, die sich durch den hohen Druck in diesem Bereich bilden. Die Varizen können reißen, was zu leichteren Blutungen führen kann, die als Blut im Stuhl erkennbar werden. In ernsten Fällen tritt heftiges Bluterbrechen (Hämatemesis) auf, welches eine lebensbedrohliche Situation darstellt.
Ähnlich verhält es sich bei dem sogenannten „Mallory-Weiss-Syndrom“. Bei dieser Erkrankung wird die Schleimhaut zwischen Magen und Speiseröhre durch heftiges Erbrechen, Würgen oder eine chronische Refluxösophagitis (häufig bei Alkoholikern) so gereizt, dass es zu Einrissen kommt, welche bluten können. Bei leichteren Formen verfärbt sich der Stuhl dunkel, bei schweren Verläufen setzt Bluterbrechen ein.
Die Stuhlverfärbung kann in ernsten Fällen Hinweis auf ein Magenkarzinom sein. Nicht zuletzt aus diesem Grund ist es unumgänglich, dass Blutbeimengungen und Teerstuhl unbedingt so schnell wie möglich ärztlich abgeklärt werden.
Ursache Magengeschwür
Ein Magenulcus (Magengeschwür) wird oft von Appetitlosigkeit, Völlegefühl, Magendruck, Übelkeit und Erbrechen begleitet. Als Komplikationen können ebenso eine Hämatemesis oder Blut im Stuhl auftreten. Bei einer Blutmenge, die größer als 100 Milliliter ist, treten Teerstuhl und blutiges Erbrechen (oder auch sogenanntes “Kaffeesatzerbrechen”) auf. Die schwarze Farbe des Kots entsteht durch den Abbau des Hämoglobins (roter Blutfarbstoff). Kleinere Mengen sind, wenn sie aus dem Bereich des Magens kommen, nicht mit dem Auge sichtbar (okkultes Blut).

Gründe für Blutbeimengungen
Stammt das Blut aus dem mittleren oder unteren Verdauungstrakt, so wird es durch Auflagerungen oder Beimengungen im Stuhl sichtbar. Diese sogenannte „Hämatochezie“, also eine „frische“ Blutung, kann in seltenen Fällen auch aus dem oberen Verdauungsabschnitt kommen. Dies ist beispielsweise möglich, wenn die Betroffenen Medikamente einnehmen, die die Salzsäure hemmen. Eine sehr schnelle Passage durch den gesamten Verdauungstrakt (bei leerem Magen) kann ebenfalls eine Hämatochezie im oberen Verdauungstrakt auslösen.
Tumore im Dünn- oder Dickdarm können der Grund für die Beimengungen sein. Diese müssen allerdings nicht zwingend bösartig sein. Polypen sind zum Beispiel meist gutartige Schleimhautwucherungen, die bluten können. Weiterhin kommen chronisch entzündliche Darmerkrankungen wie zum Beispiel Morbus Crohn oder Colitis ulcerosa durch den ständigen Entzündungsreiz als Ursache in Betracht.
Divertikel und Entzündung des Dickdarms
Ältere Personen neigen eher dazu, sogenannte Divertikel zu entwickeln. Dies sind Ausstülpungen der Darmwand, vorzugsweise im Dickdarm. Sie können sich entzünden (Divertikulitis) und im Zuge dessen anfangen zu bluten.
Denkbar ist weiterhin eine pseudomembranöse Kolitis. Bei dieser handelt es sich um eine Entzündung des Dickdarms (Colitis), welche zum Beispiel nach längerfristiger Antibiotika-Einnahme entsteht. Die physiologische Darmflora wird zerstört, dadurch machen sich antibiotikaresistente Bakterien breit, welche wiederum Toxine produzieren und eine Entzündung verursachen.
Fissuren und Hämorrhoiden
Häufigere und wesentlich unkritischere Ursachen für Blut am After bzw. im Stuhl sind Analfissuren und Hämorrhoiden. Analfissuren sind Schleimhauteinrisse im Analbereich mit unbekannter Ursache, wobei Verstopfungen (Obstipationen) das Entstehen der unangenehmen Erkrankung begünstigen. Typischerweise zeigt sich hellrotes Blut im Kot oder auf dem Toilettenpapier, neben dem treten beim Abheilen der Verletzungen meist heftiges Afterbrennen und Afterjucken auf.
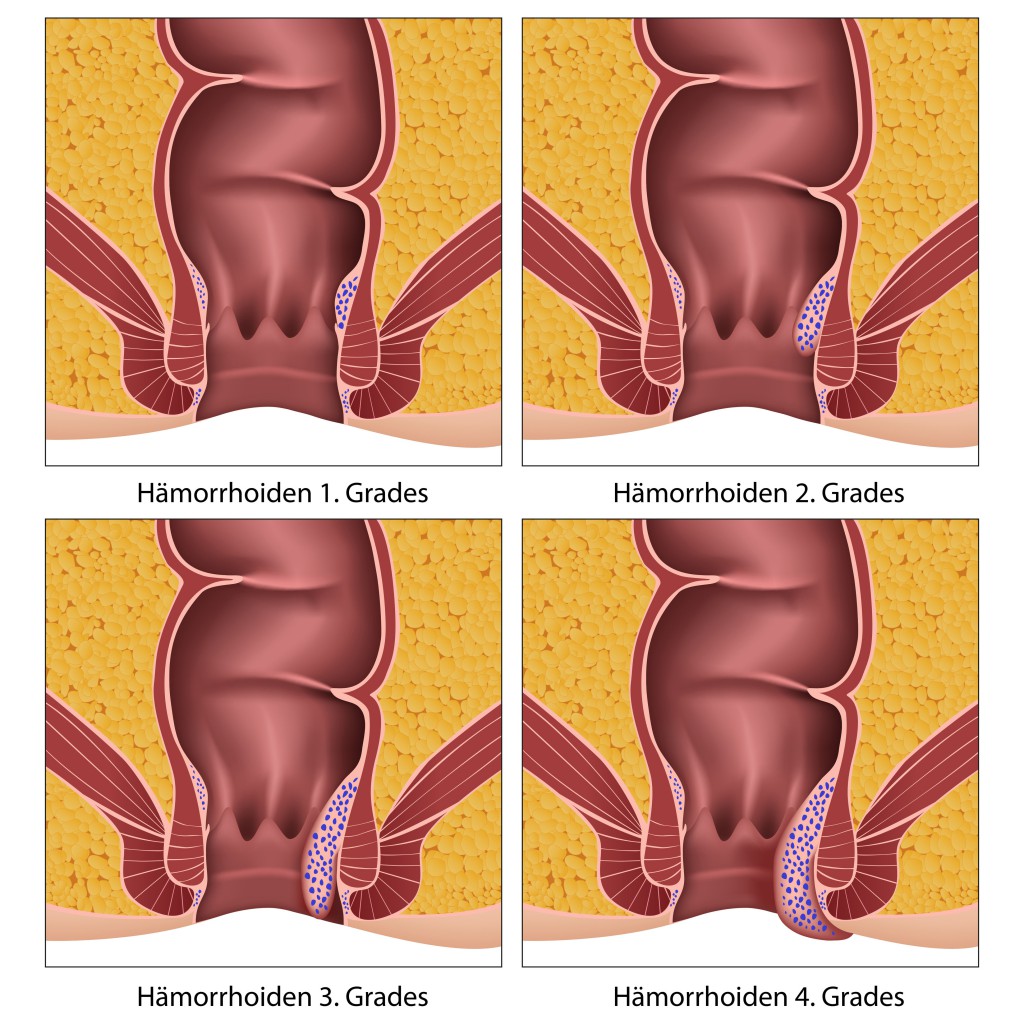
Hellrote Blutbeimengungen können ebenso auf ein Hämorrhoidalleiden hindeuten, wobei normalerweise immer nur von Hämorrhoiden gesprochen wird. Diese knotenförmigen Erweiterungen, auch artriovenöse Gefäßpolster genannt, hat jeder. Sie unterstützen zusammen mit dem inneren und äußeren Schließmuskel das Abdichten des Darms nach außen hin.
Nicht selten kommt es jedoch zu einer krankhaften Vergrößerung der schwammartigen Gefäßpolster, was zu Symptomen wie Brennen und Jucken am After, Anusschmerzen, Blut im Kot, ständigem Fremdkörpergefühl im Afterbereich und einem Gefühl der unvollständigen Entleerung führt. In diesem Fall wird medizinisch von einem Hämorroidalleiden gesprochen.
Der Gang zum Arzt
Blutbeimengungen sollten unbedingt von einem Arzt abgeklärt werden, um die Quelle zu ermitteln. Dies gilt auch, wenn ansonsten keinerlei Begleitsymptome erkennbar sind. Treten weitere Beschwerden wie zum Beispiel Schmerzen beim Stuhlgang, Nachtschweiß oder Übelkeit und Erbrechen auf, ist möglichst zeitnah ein Mediziner zu Rate zu ziehen. Ebenso ist bei ungewolltem Gewichtsverlust dringend eine ärztliche Abklärung erforderlich. Gerade bei längeren oder intensiveren Blutungen im Verdauungstrakt entsteht häufig eine Anämie (Blutarmut), die behandelt werden muss.
Diagnostik und Untersuchungsmethoden
Im Rahmen der Anamnese werden die Patienten nach Art der Blutung befragt bzw. ob es sich um Teerstuhl oder eine Hämatochezie handelt. Weiterhin wird abgeklärt, ob bereits Vorerkrankungen wie Hämorrhoidalleiden, Magengeschwüre, Polypen im Darm, Divertikel, chronisch entzündliche Darmerkrankungen oder möglicherweise ein Alkoholismus vorliegen. Darauf basiert in der Regel das weitere Procedere.
Zu den angewandten Untersuchungsmethoden zählen Stuhldiagnostik, Magen-Darmspiegelung, Rektoskopie (Mastdarmspiegelung), Röntgen sowie nuklearmedizinische Verfahren, bei dem radioaktive Stoffe in den Körper eingebracht werden (Szintigraphie). Bei Bedarf wird Blut abgenommen, um dieses nach Erregern zu untersuchen und eine Anämie ausschließen zu können.
Ist die Beimischung mit bloßem Auge nicht sichtbar, handelt es sich bei der Diagnose meist um einen Zufallsbefund. Das Blut wird durch den sogenannten Hämoccult-Test festgestellt, welcher auch zuhause angewandt werden kann: Patienten bringen an drei aufeinander folgenden Tagen etwas Stuhl auf Testbriefchen auf geben diese zur Auswertung in der Arztpraxis ab. Ist der Test positiv, wurde Blut in den Proben nachgewiesen, In diesem Fall sind weitere Untersuchungen notwendig, beispielsweise mit Hilfe einer Darmspiegelung.

Behandlung bei Blutrückständen
Die Behandlungsmöglichkeiten richten sich nach der Ursache und dem Ausmaß der Blutung. Bei Hämorrhoiden ist auf eine ballaststoffreiche Ernährung und ausreichende Flüssigkeitszufuhr zu achten, um gegen eine bestehende Obstipation anzugehen.
Die regelmäßige Einnahme von Flohsamen kann den Stuhl weicher machen und somit den täglichen Gang zur Toilette erleichtern. Diese Maßnahmen gelten auch bei Analfissuren. Bei massiven Ausprägungen kann ein chirurgischen Eingriff von Nöten sein.
Ein weiteres wirksames Hausmittel gegen Verstopfungen sind Trockenfrüchte (Pflaumen, Feigen, Datteln etc.), alternativ können z.B. Pflaumen- oder Sauerkrautsaft helfen, die Verdauung in Schwung zu bringen. Bei Hämorrhoiden haben sich kalte Waschungen nach dem Stuhlgang bewährt, um den Juckreiz zu lindern und die angegriffenen Blutgefäße zu behandeln.
Extrakte der Zaubernuss (Hamamelis) eignen sich gut, um auf natürlichem Wege Blutungen und Entzündungen im Bereich des Afters zu minimieren. Ein Sitzbad mit ätherischen Ölen ist eine Wohltat bei vergrößerten, schmerzenden Hämorrhoiden.
Anleitung für Öl-Sitzbad
|
Akute Blutungen im Gastrointestinaltrakt können im Rahmen endoskopischer Verfahren zum Stillstand gebracht werden. Dazu zählt beispielsweise der sogenannte „Hämoclip“, mit dem die Blutungsquelle verschlossen wird. Häufig kommen Injektionsmethoden zum Einsatz, welche ein Zusammenziehen der Gefäße zur Folge haben. Ein Laser kann den Blutungsherd veröden. Möglich ist es, mithilfe einer sogenannten „Gummibandligatur“ Hämorroidalblutungen oder Ösophagusvarizenblutungen zu unterbinden. Nach der Behandlung akuter Blutungen richtet sich das Augenmerk auf die zugrundeliegende Erkrankung.
Präventive Maßnahmen
Um Blutbeimengungen im Stuhl, beziehungsweise dessen Ursachen vorzubeugen, können verschiedene präventive Maßnahmen zum Einsatz kommen. Die Basis ist eine gesunde, fettarme, ballaststoff- und vitaminreiche Kost, die arm an tierischen Produkten ist. Auf ausreichende Flüssigkeitszufuhr, in Form von stillem Wasser, ist ebenfalls zu achten. Alkohol und Rauchen sind zu vermeiden und Übergewicht sollte abgebaut werden.
Mit Hilfe von regelmäßigen Erholungsphasen und Entspannungsübungen ist ein Stressabbau anzustreben. Denn negativer Stress kann zum Beispiel die Entstehung eines Magenulcus (Magengeschwür) begünstigen. Bewährte Methoden sind hier unter anderem Yoga, autogenes Training und die progressive Muskelrelaxation. (sw, nr)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Hans-Ulrich Comberg (Hrsg.): Allgemeinmedizin: 39 Tabellen, Thieme, 2004
- J. Durst; G. Neumann; K. Schmidt: "Okkultes Blut im Stuhl", in: Deutsche Medizinische Wochenschrift, Volume 101 Issue 12, 1976, Thieme Connect
- Hermann Füeßl; Martin Middeke: Duale Reihe - Anamnese und klinische Untersuchung, Thieme, 2018
- Jürgen Stein, Till Wehrmann: Funktionsdiagnostik in der Gastroenterologie: Medizinische Standards, Springer, 2006
- Andreas Hirner; Kuno Weise: Chirurgie: Schnitt für Schnitt, Thieme, 2004
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.









