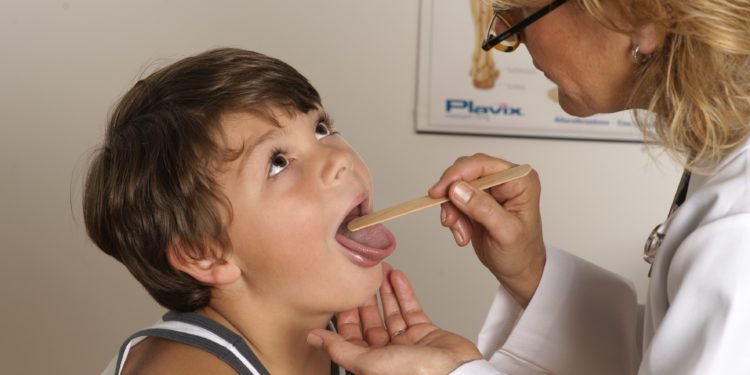
Von einer Mandelentzündung (medizinisch: Tonsillitis, Angina tonsillaris) sprechen wir, wenn sich die Gaumenmandeln entzünden. Dies schmerzt besonders beim Schlucken, ist sehr ansteckend und meist sind Bakterien oder Viren verantwortlich.
Inhaltsverzeichnis
Mandelentzündung – die wichtigsten Fakten
- Vorkommen: Laut dem Statistischen Bundesamt waren chronische Krankheiten der Gaumen- und Rachenmandeln (mit knapp 55.000 Fällen im Jahr 2013) bei Kindern zwischen 0 bis 15 Jahren die zweithäufigste Ursache für eine vollstationäre Behandlung.
- Hintergrund: Das häufige Auftreten der Mandelentzündung ist kein Zufall, denn die Mandeln und der gesamte Rachenring dienen als Filter, um Keime aufzuhalten, bevor sie lebenswichtige Organe im Inneren des Körpers erreichen.
- Ursachen: Auslöser sind meist Viren und Bakterien, wobei eine Virusinfektion häufig einem Bakterienbefall vorausgeht.
- Mandelentzündung Symptome: Typische Krankheitszeichen sind geschwollene Gaumenmandeln und geschwollene Lymphknoten am Kieferwinkel, die angeschwollenen Mandeln sind rot und bei Bakterien von Eiter bedeckt. Weitere Symptome sind hohes Fieber und starke Halsschmerzen beim Schlucken.
- Was tun bei einer Mandelentzündung? Bei einer Mandelentzündung sollten Sie immer einen Arzt oder eine Ärztin aufsuchen, vor allem, um zu prüfen, ob es sich um eine ernsthafte Krankheit handelt.
- Behandlung: Gegen Bakterien als Verursacher helfen Antibiotika, bei Viren nur Mittel, die Symptome lindern.
- Chronische Verlaufsform: Von einer chronischen Mandelentzündung sprechen wir, wenn die Mandeln sich immer wieder von neuem entzünden. Hier haben Sie ihre Schutzfunktion verloren und sollten operativ entfernt werden.

Gaumenmandeln – Aufbau und Funktion
Die Gaumenmandeln liegen beidseitig im Rachen und bilden zusammen mit den anderen Mandeln den Rachenring. Dieser Rachenring ist eine Art Filter, welcher Krankheitserreger stoppt, bevor sie die lebenswichtigen Organe im Körperinneren befallen. Deshalb besteht er aus Lymphgewebe mit einer Menge weißer Blutkörperchen. Biologisch sinnvoll sind die Gaumenmandeln deswegen, weil Keime durch Mund und Nase in den Körper eindringen.
Akute Entzündung der Gaumenmandeln
Akut entzünden sich die Mandeln durch Tröpfcheninfektion – also durch Husten, Niesen, Küssen oder Sprechen. Oft wechseln sich Viren und Bakterien ab. Am Anfang steht eine virale Infektion und in der Folge befallen Bakterien die durch Viren geschwächten Mandeln. Eine akute Tonsillitis ist weit verbreitet, sie gehört zu den 20 häufigsten Gründen für einen Arztbesuch.
Mandelentzündung – Symptome
Typisch für eine Mandelentzündung sind starke Halsschmerzen, besonders beim Schlucken. Zugleich ist das Schlucken erschwert – die Betroffenen können nur mühsam feste Nahrung zu sich nehmen. Hinzu kommen hohes Fieber und Abgeschlagenheit. Die Mandeln röten sich und schwellen an. Liegt eine Infektion mit Bakterien vor, zeigen sich Stippen, also Eiter, der aus den weißlich-gelben Ausscheidungen der Bakterien besteht.
Bei einer Mandelentzündung tritt oft eine Lymphknotenschwellung im Kieferwinkel auf, was sich von außen erfühlen lässt. Eine weiteres Symptom sind Atembeschwerden, da die angeschwollenen Mandeln auf die Atemwege drücken. Im Falle einer bakteriellen Infektion haben Erkrankte oft einen fauligen Mundgeruch.
Ähnliche Symptome – andere Krankheiten
Die typischen Symptome einer akuten Mandelentzündung treten ähnlich auch bei Scharlach, Diphtherie und bei Pfeifferschem Drüsenfieber auf. Hier handelt es sich sämtlich um weit schwerere Erkrankungen als eine „gewöhnliche“ Tonsillitis. Die Unterschiede sind für Laien kaum erkennbar, daher sollten Sie bei entzündeten Gaumenmandeln einen Arzt aufsuchen, damit dieser solche Differentialdiagnosen trifft.
Ist eine Mandelentzündung ansteckend?
Eine akute Entzündung der Gaumenmandeln wird leicht von Mensch zu Mensch übertragen. Allein aus diesem Grund dürfen Erkrankte weder zur Schule gehen noch in den Kindergarten und auch keinen Arbeitsplatz aufsuchen, an dem sie in Kontakt mit Menschen kommen. Meist infizieren sich die Betroffenen durch Tröpfchen. Keimreservoire sind aber auch Haus- wie Nutztiere oder Gegenstände des alltäglichen Gebrauchs (vor allem Zahnbürsten).
Mandelentzündung – Dauer
Meist ist eine akute Mandelentzündung keine langfristige Erkrankung. Mit Bettruhe und den richtigen Medikamenten heilt sie in der Regel innerhalb von zwei Wochen aus. Ohne Behandlung kann eine Tonsillitis aber zu ernsten Problemen führen wie Folgeinfektionen in anderen Organen oder aber einer chronischen Entzündung, bei der die Gaumenmandeln permanent zumindest latent entzündet bleiben. Hier hilft auf Dauer nur, die Mandeln operativ zu entfernen.
Ursachen einer Mandelentzündung
Bewältigen die Gaumenmandeln es nicht, eindringende Keime zu bekämpfen, dann blasen Corona-, Adeno-, Rhino- oder Grippeviren zur Attacke, aber auch das Epstein-Barr-Virus und Enteroviren. Erstauslöser sind in 70 bis 95 Prozent der Fälle Viren, bei Erwachsenen bis zu 50 Prozent Rhino- oder Coronaviren.
Zu den Bakterien, die in der Folge die Mandeln befallen, gehören besonders Streptokokken, aber auch Pneumokokken. Diese vermehren sich jetzt im Lymphgewebe des Rachenrings. In Deutschland ist der Haupterreger der akuten bakteriellen Mandelentzündung das Bakterium der Art Streptococcus pyogenes. Diese Lebewesen sind für circa 15 bis 50 Prozent der Tonsillitis-Fälle bei Kindern verantwortlich (die Schätzungen schwanken), und immerhin für fünf bis zehn Prozent bei Erwachsenen. Andere Bakterien, die eine akute Tonsillitis verursachen, sind Streptokokken B und C, Haemophilus influenzae, Nokardien, Corynebakterien und Neisseria gonorrhoeae.
Faulige Symbiose
Sehr selten kommt es zu einer Symbiose von Fusobacterium nucleatum und Borrelia vincentii. Die daraus folgende Erkrankung zeigt sich als eine meist einseitige Mandelentzündung mit einem typisch fauligen Geruch und einem grau-grünlichen Belag. Diese Entzündung verursacht wenig Schmerzen.
Bestimmung des Erregers
Den genauen Erreger zu bestimmen, ist nicht immer einfach, da in der Mikroflora des Rachens ständig hunderte von Viren und Bakterien vorkommen und es sich oft kaum unterscheiden lässt, welche davon zur gesunden Körperflora gehören – und welche nicht. Vergrünende Streptokokken und Koagulase-negative wie positive Staphylokokken sind Kommensalen, sie gehören also wie Moraxella und Neisseria zur normalen Rachenflora. Deshalb lässt sich der spezielle Erreger nur bei 50 bis 75 Prozent aller an Mandelentzündung Erkrankten nachweisen.
Immununterdrückung als Einfallstor
Betroffene, die Medikamente nehmen, welche die Immunabwehr unterdrücken, können auch von „opportunistischen“ Erregern befallen werden, zum Beispiel durch Pseudomonaden oder Candidapilze, die ein stabiles Immunsystem abwehren könnte.
Vorsicht Diphtherie
In Deutschland heute außerordentlich selten, aber bei Auftreten sehr gefährlich, ist eine Mandelentzündung mit der Ursache Corynebacterium diphtheriae – eine Diphtherie. Typische Symptome sind hier grauweiße Pseudomembranen, die sich auf Gaumenmandeln, Gaumenzäpfchen und im Rachen bilden und bluten, wenn sie sich ablösen. Dieser Belag riecht süßlich nach Aceton.
Sehr seltene Erreger
Ausgesprochen selten entzünden auch folgende Erreger die Gaumenmandeln:
- Yersinia pestis (Pest),
- Corynebacterium ulcerans,
- Francisella tularensis,
- Arcanobacterium haemolyticum,
- Treponema pallidum,
- Mycoplasma pneumoniae,
- Chlamydia pneumoniae
- und Chlamydia psittaci.
Durch Herpesviren ausgelöste Mandelentzündungen zeichnen sich durch einen brennenden Schmerz aus.
Mandelentzündung – Diagnose
Dass die Gaumenmandeln entzündet sind, lässt sich einfach feststellen – nicht erst durch den Arzt, sondern auch durch die Betroffenen selbst. Die Halsregion und die Lymphknoten sind vergrößert, das lässt sich sehen und fühlen. Ein Blick mit der Lampe in den Rachen zeigt die Gaumenmandeln gerötet und/oder vereitert. Im Patientengespräch wird die Ärztin oder der Arzt typische Symptome wie starke Halsschmerzen, Schluckbeschwerden, Fieber und allgemeines Krankheitsgefühl herausfinden. Dann werden mit optischen Werkzeugen Mund, Rachen, Nase und Ohren untersucht.
Zeigen Patienten bzw. Patientinnen diese Symptome, dann bedarf es eines Schnelltests, um Bakterien als potenzielle Krankheitserreger herauszufinden. Ohne einen solchen Schnelltest bleibt es, medizinisch gesehen, beim klinischen Verdacht. Der Arzt oder die Ärztin macht dazu einen Abstrich im Rachen und kann so nach wenigen Minuten die vorhandenen Bakterien ermitteln – Streptokokken muss indessen ein Labor nachweisen, was mehrere Tage dauert. Einen Schnelltest zahlen gesetzliche Krankenkassen (nur) bis zum 12. Lebensjahr.
Ein Bakteriennachweis allein reicht bei Menschen ohne geschwächtes Immunsystem nicht aus, um diese als Erreger festzustellen, da Bakterien auch zur normalen Rachenflora gehören. Gewissheit verschafft erst die Schnittmenge zwischen Patientengespräch, klinischen Symptomen,
mikrobiologischen Befunden und bestehenden Antikörpern. Eine Blutuntersuchung führen Arzt oder Ärztin nur durch, wenn es einen speziellen Verdacht gibt, besonders den auf Pfeiffersches Drüsenfieber.

Differentialdiagnose Scharlach
Zu den Symptomen von Scharlach gehören ebenfalls Entzündungen im hinteren Rachenraum. Es handelt sich bei Scharlach um eine generelle Streptokokken-Infektion, nicht um eine reine Tonsillitis, und Scharlach bricht auch aus, ohne die Mandeln zu infizieren.
Wie lässt sich jetzt eine Tonsillitis von einer Scharlacherkrankung unterscheiden? Fieber und entzündete Mandeln treten bei Scharlach ebenfalls auf, auch geschwollene Lymphknoten, Schluckprobleme und Halsschmerzen haben eine Entzündung der Gaumenmandeln und Scharlach gemeinsam.
Typisch für Scharlach ist hingegen der plötzliche Beginn, verbunden mit Schüttelfrost und Erbrechen, alle drei Kennzeichen sind für andere Mandelentzündungen nicht gängig. Ein Leitsymptom ist das Scharlachrot: Oft, nicht immer, färbt sich das Gesicht intensiv rot, was bei anderen Tonsillitiden nicht der Fall ist. Das Scharlach-Enanthem (Ausschlag) zeichnet sich auf dem Gaumen deutlich ab, zuerst hell- dann dunkelrot. Die Zunge ist weiß belegt, dann treten die himbeerrot gefärbten Papillen hervor.
Diese Unterschiede zu anderen Mandelentzündungen treten in der Frühphase des Scharlachs auf. Wenn das Scharlach-Enanthem sich später auf dem Körper ausbreitet und die Haut sich schuppt, besteht sowieso keine Verwechslungsgefahr mehr.
Behandlung bei Mandelentzündung
Liegt eine Virusinfektion vor, dann lässt sich diese nicht (!) mit Antibiotika bekämpfen. Die Therapie mildert hier die Symptome. Eine Erkältung (grippaler Infekt) ist beispielsweise eine solche Viruserkrankung. Dehnt sich dieser Infekt jetzt auf die Mandeln aus und ruft dort eine Entzündung hervor, verabreichen der Arzt oder die Ärztin schmerzstillende Medikamente, verordnen Bettruhe und raten, die Haut um die entzündete Stelle warm zu halten.
Mandelentzündung – Antibiotika
Liegt hingegen ein bakterieller Infekt vor, sind Antibiotika das Mittel der ersten Wahl, um die Bakterien abzutöten.
Die Betroffenen sollten die Antibiotika unbedingt über die empfohlene Therapielänge und in der richtigen Dosierung nehmen – auch wenn die Beschwerden schon früher abklingen. Denn wird das Antibiotikum bei einer bakteriellen Mandelentzündung nicht lange genug eingenommen, besteht die Gefahr, dass die Entzündung erneut aufflammt und sich Resistenzen bilden.
Wichtig ist in diesem Zusammenhang auch, das Sie die zeitlichen Abstände einhalten bzw. die Arznei immer zur etwa gleichen Zeit einnehmen. Denn nur so bleibt die Konzentration des Wirkstoffs im Blut ausreichend hoch und gleichmäßig. Lautet die Empfehlung Ihrer Ärztin bzw. Ihres Arztes hier „einmal täglich“, heißt dies, dass das Medikament etwa alle 24 Stunden eingenommen werden soll. „Zweimal täglich“ bzw. „dreimal täglich“ bedeutet dementsprechend eine Einnahme etwa alle zwölf bzw. acht Stunden.
Achtung: Lesen Sie immer aufmerksam den Beipackzettel, um sich über Wechselwirkungen mit anderen Arzneimitteln oder die richtige Einnahmeform (zum Beispiel nur mit Wasser usw.) zu informieren. Bei weiteren Fragen oder Unklarheiten fragen Sie bitte unbedingt beim Arzt oder Apotheker nach.
Komplikationen
Eine durch Bakterien verursachte Mandelentzündung, die unbehandelt bleibt, kann sich zu einer Mittelohrentzündung oder einem Abszess an den Mandeln entwickeln. Möglich ist auch ein rheumatisches Fieber, also eine Entzündung an Herz und Gelenken. Mandelabszesse werden verstärkt mit Antibiotika behandelt und müssen oft sogar chirurgisch entfernt werden.

Chronische Mandelentzündung
Manche Menschen erkranken immer wieder an einer Tonsillitis, und diese wiederholten Erkrankungen nehmen von Jahr zu Jahr zu. Hält die Infektion länger als drei Monate an, handelt es sich um eine chronische Mandelentzündung. Gleiches gilt, wenn sich die Gaumenmandeln mehr als drei Mal pro Jahr entzünden. Eine Ursache können wiederholte akute Entzündungen sein, die die Gaumenmandeln „angefressen“ haben.
Speisereste und Keime bleiben nun in den zerfurchten Mandeln hängen, und die Filter, deren Sinn darin besteht, Krankheiten zu verhindern, werden in der Folge selbst zu deren Brutstätte. Statt eindringende Keime sozusagen am Toreingang zu bekämpfen, nisten sich die ungebetenen Gäste in den „Höhlen“ der vernarbten Mandeln ein. In der Folge lösen sie immer wieder von neuem Entzündungen aus. Mehr noch: Die Eindringlinge können jetzt auch andere Organe infizieren. Die Mandeln als Teil des Immunsystems belasten jetzt selbst die Immunabwehr.
Chirurgische Entfernung der Mandeln
Bei vernarbten Mandeln, die zum Sammelplatz von Erregern werden und die Betroffenen alle drei Monate ins Bett zwingen, hilft auf Dauer nur eine chirurgische Entfernung. Betroffene sollten diesen Schritt nicht hinauszögern, solche Mandeln sind so überflüssig wie ein Kropf und so gesund wie eine perforierte Gallenblase voller Gallensteine.
Ein solches Entfernen der Mandeln ist der häufigste chirurgische Eingriff unter Vollnarkose bei Kindern und Jugendlichen. Es handelt sich um eine Routineoperation, bei der Komplikationen selten auftreten. Dennoch sollte sie erst eine Option sein, wenn die Mandeln dauerhaft geschädigt sind und konservative Therapien nicht zum Erfolg führen.
Wer weniger als drei Mandelentzündungen pro Jahr hat sollte sich die Mandeln nicht entfernen lassen. Wer drei bis fünf eitrige Entzündungen der Gaumenmandeln pro Jahr mit steigender Tendenz hat, sollte es sich überlegen. Wer pro Jahr sechs (oder mehr) eitrige Mandelentzündungen hat, bei dem ist eine Operation eine klare Option.
Es kommt auch auf die Gesamtgefahr für die Betroffenen an. Leiden Menschen unter Herzerkrankungen, sollten die Mandeln bei wiederholten Infektionen entnommen werden, da das Risiko besteht, dass das Herz sich infiziert.
Der Eingriff erfolgt unter Vollnarkose und dauert bis zu einer halben Stunde. Bei jedem zehnten Patienten kommt es zu Nachblutungen. Diese müssen genau erfasst werden, da sie in extrem seltenen Fällen den Tod verursachen können. Meist bleiben die Operierten wegen solcher möglichen Nachwirkungen nach der Entnahme drei bis vier Tage im Krankenhaus.
Bis die Operationswunden verheilt sind, dauert es zwei bis drei Wochen. Für die Betroffenen fühlen sich die Schmerzen der Wundheilung an wie eine starke Mandelentzündung. Doch die werden sie jetzt ihr Leben lang nicht mehr bekommen.
Naturheilkunde und ganzheitliche Medizin
Neben den bisher genannten Behandlungsmethoden bieten die Naturheilkunde und ganzheitliche Medizin verschiedene weitere therapeutische Optionen, bei denen bisher zwar oftmals ein wissenschaftlicher Nachweis zu ihrer Wirksamkeit fehlt, die aber dennoch nicht unerwähnt bleiben sollten.
Naturheilkunde arbeitet mit natürlichen Mitteln, die also nicht synthetisch produziert werden. Dazu gehören pflanzliche Medizin/Heilpflanzen (Phytotherapie), Wärme, Kälte, Erden und Mineralstoffe, ebenso wie Wasser, Feuer und Luft. Weiterhin zählen dazu der Wald und Therapie mit dem Körper, die deren Selbstheilungskräfte aktiviert – zum Beispiel Waldwanderungen, mäßiger Sport und verschiedene Bewegungstherapien.
Ganzheitliche Medizin/ganzheitliche Gesundheit bedeutet, die verschiedenen Faktoren einzubeziehen, die sich auf die Gesundheit, das Entstehen von Erkrankungen und ihre Heilungen auswirken: Der Körper/die Person, die soziale Umwelt (Freunde, Bekannte, Gemeinschaft, Gesellschaft), die technische Umwelt (Wissenschaft, Technik) und die natürliche Umwelt (Klima, Wetter, Luftfeuchtigkeit, Hitze, Kälte etc.).
Bei einer Mandelentzündung ist das erste Mittel der Naturheilkunde, den Hals warm zu halten, durch einen Schal, warme Decken, einen Rollkragenpullover oder ähnliches. Auch ein Kirschkernkissen oder Wärmekissen eignen sich gut als Wärmespender.
Sie können im Sinne der Naturheilkunde auch mit Salzwasser gurgeln, um die Erreger zu bekämpfen. Durch das Inhalieren der Dämpfe von heißem Wasser befeuchten Sie die Atemwege und entlasten sie. Dazu können Sie auch Gefäße mit Wasser auf die Heizung stellen.
Trinken Sie viel, um die Krankheitskeime wegzuspülen. Ideal ist die Verbindung mit Phytotherapie, also Tees zu trinken mit Salbei, Kamille, Spitzwegerich und Lindenblüten. Gegen die Schmerzen können Sie Tee mit Mädesüß trinken.
Im alltäglichen Sprachgebrauch werden Behandlungen mit Schüßler-Salzen und Homöopathie oft als Naturheilkunde bezeichnet; der gedachte Wirkmechanismus unterscheidet sich jedoch erheblich vom Effekt der Wirkstoffe von Heilpflanzen und der naturwissenschaftlichen Erklärung von Erkrankungen.
Die Therapie mit Schüßler-Salzen geht davon aus, dass funktionelle Störungen von Organen auf einem Mangel von Mineralstoffen beruhen und behandelt werden, indem diese Mineralstoffe in Verdünnungen, in denen sie biochemisch nicht nachweisbar sind, den Betroffenen zugeführt werden. So sollen sie als Reiz den Körper stimulieren, die Aufnahme und Verwertung des jeweiligen „Salzes“ zu fördern.
Schüßler-Salze, die in dieser Vorstellung gegen Mandelentzündung helfen sollen sind anfangs Ferrum phosphoricum (Salz Nr. 3) sowie Kalium chloratum (Nr. 4), bei Eiterbildung Kalium sulfuricum (Nr. 6), bei chronisch wiederkehrenden Mandelentzündungen Silicea (Nr. 11) und bei Kindern, die für solche Entzündungen empfänglich sind, Calcium phosphoricum (Nr. 2).
In der Homöopathie, von der sich die Schüßler-Salze ableiten, werden die Grundsubstanzen ebenfalls extrem verdünnt, sodass die biochemischen Wirkstoffe in geringen Verdünnungen (niederen Potenzen) kaum noch und in starken Verdünnungen (hohen Potenzen) gar nicht mehr vorhanden sind. Laut dem Begründer der Homöopathie, Samuel Hahnemann, soll durch das Verdünnen (Potenzieren) eine energetisch-geistige Essenz der Grundsubstanz weiter getragen werden, die sich dann in den homöopathischen Einzelmitteln finden soll.
Homöopathische Einzelmittel gegen Mandelentzündung sind Aconitum, Sturmhut oder Apis mellifica (Honigbiene). Honigbiene als „energetisches Mittel“ gilt hier in der Tradition der vormodernen Analogiemedizin/Assoziationsbildung als wirksam, da die brennenden und stechenden Schmerzen der Mandelentzündung an die Stiche der Honigbiene erinnern und so Ähnliches mit Ähnlichem behandelt wird.
Weitere Mittel der Homöopathie gegen Mandelentzündungen sind Belladonna (Verdünnungen der in höheren Dosierungen tödlich giftigen Tollkirsche), schwarzes Quecksilberoxydul, kalkartige Schwefelleber (ein Rezept von Hahnemann selbst), Lachesis (Gift der südamerikanischen Buschmeisterschlange Lachesis muta) und Kermesbeere.

Mandelentzündung – Hausmittel
Bei einer Tonsillitis sollten Sie immer einen Arzt aufsuchen, vor allem, weil es sich um gefährliche Erkrankungen handeln könnte.
Zusätzlich gibt es bewährte Hausmittel gegen Mandelentzündung, um die Erreger wirksam zu bekämpfen und die Schmerzen zu lindern. Diese haben wir für Sie im Folgenden noch einmal zusammen gefasst:
- Binden Sie sich einen Schal um den Hals, um die infizierte Stelle zu wärmen.
- Gurgeln Sie mit einer Lösung aus Salz und Wasser, um die Erreger zu bekämpfen.
- Feuchten Sie die Luft im Raum an, zum Beispiel, indem Sie Gefäße mit Wasser auf die Heizung stellen. Damit entlasten Sie die angegriffenen Atemwege.
- Trinken Sie viel, denn so spülen Sie die Krankheitserreger weg. Antibakteriell bzw. antiseptisch wirken Tees mit Salbei, Kamille, Spitzwegerich oder Lindenblüten. Tee mit Mädesüß hilft hingegen gegen Schmerzen.
- Verzichten Sie auf scharfe Gewürze – kein Chili, kein schwarzer, grüner oder rosa Pfeffer, kein Knoblauch.
- Essen Sie nur Gerichte, die die Mandeln nicht belasten, also weiche Speisen und Suppen: Kartoffelbrei, Pudding, Joghurt, Grießbrei, Milchreis, Spargelsuppe, Gemüseeintopf etc.
- Heiße Gemüsebrühe ist ideal, damit Sie sich Nährstoffe zuführen, ohne harte Kost zu verarbeiten. Verzichten Sie auf hartes Brot, festes Fleisch, rohes Gemüse wie Möhren und hartes Obst wie Äpfel.
- Gegen die Halsschmerzen helfen Mittel wie Ibuprofen oder Paracetamol.
(Dr. Utz Anhalt)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Arnold, Wolfgang; Ganzer, Uwe: Checkliste Hals-Nasen-Ohren-Heilkunde, Thieme, 2011
- Boenninghaus, Hans-Georg; Lenarz, Thomas: Hals-Nasen-Ohren-Heilkunde, Springer, 2012
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie e.V., Deutscher Berufsverband der Hals-Nasen-Ohrenärzte, Deutsche Gesellschaft für Kinder- und Jugendmedizin und Deutsche Gesellschaft für Pädiatrische Infektiologie: Therapie entzündlicher Erkrankungen der Gaumenmandeln – Tonsillitis, S2k-Leitlinie 017/024, 2015 (Abruf: 18.11.2019) , AWMF
- HNO-Ärzte im Netz: Mandelentzündung (Abruf: 18.11.2019), HNO-Ärzte im Netz
- Robert Koch-Institut: Streptococcus pyogenes-Infektionen, RKI-Ratgeber (Abruf: 18.11.2019), RKI
- Bakar, Muhamad Abu; McKimm, Judy et al.: Chronic tonsillitis and biofilms: a brief overview of treatment modalities, in: Journal of Inflammation Research, 11: 329–337, 2018., PMC
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.