Bandscheibenprolaps – Beschwerdebild und Therapie
Der Bandscheibenvorfall, oder Bandscheibenprolaps, ist eine allgemein bekannte Wirbelsäulenerkrankung, die ganz unterschiedliche Ursachen hat und oftmals mit plötzlich auftretenden Rückenschmerzen in Verbindung gebracht wird. Dass ein Bandscheibenvorfall auch symptomfrei verlaufen kann, oder andere Beschwerden aufgrund einer gerissenen und ausgetretenen Bandscheibe entstehen können, ist hingegen weniger bekannt. Die Symptomatik und auch die Therapieoptionen werden maßgeblich vom Ausmaß, von der Lage und der Richtung eines Bandscheibenvorfalls bestimmt.
Inhaltsverzeichnis
Ein kurzer Überblick
Häufig denkt man bei dem Volksleiden Rückenschmerzen oder Kreuzschmerzen an einen Bandscheibenvorfall. Allerdings ist ein Bandscheibenvorfall nur selten für diese Beschwerden verantwortlich. Im folgenden Abschnitt wird kurz zusammengefasst, was bei einem Bandscheibenvorfall passiert, welche Symptome tatsächlich auf einen Vorfall der Bandscheibe hindeuten und welche Behandlungen heutzutage in Betracht kommen. Der weitere Artikel beschreibt das Krankheitsbild umfassend und liefert zusätzliche wichtige Informationen für Betroffene und Interessierte.
Bandscheibenvorfall: Was ist das?
Bei einem Bandscheibenvorfall reißt der äußere Faserring einer Bandscheibe ganz oder teilweise ein, wodurch sich der sonst mittig positionierte Gallertkern verschiebt und nach außen in den Wirbelkanal eindringt. In Folge kann es zu eingeklemmten Nerven und zu einem Druck auf das Rückenmark kommen, was ganz unterschiedliche Auswirkungen haben kann.
Was sind typische Anzeichen?
Bandscheibenvorfälle können komplett beschwerdefrei verlaufen oder aber (starke) Schmerzen und andere Symptome hervorrufen. Entscheidend für die Symptomatik sind die Lage, die Richtung und das Ausmaß des Vorfalls. Demnach wird zwischen den folgenden typischen Beschwerden unterschieden, die sich verschieden stark manifestieren können:
- Symptome bei einem Vorfall in der Lendenwirbelsäule: akute oder chronische Schmerzen im unteren Rücken, die bis in das Gesäß und die Beine ausstrahlen, Ischiasschmerzen, Schonhaltungen und Bewegungseinschränkungen, Empfindungsstörungen in den Gliedern beziehungsweise Beinen (Kribbeln, Taubheitsgefühl) und Lähmungserscheinungen.
- Symptome bei einem Vorfall in der Halswirbelsäule: Nackenschmerzen, die in Arme/Hände und in den Hinterkopf ausstrahlen, Schonhaltung (schiefen Kopfhaltung), Empfindungsstörungen und Lähmungserscheinungen.
- Symptome bei einem Vorfall in der Brustwirbelsäule: Rückenschmerzen im betroffenen Wirbelsäulenabschnitt, die meistens nicht ausstrahlen und keine anderen Störungen verursachen.
- Symptome bei einem akuten Notfall: Querschnittsyndrom (speziell Cauda-Equina-Syndrom) mit Lähmungen (Beine), Empfindungsstörungen und Taubheitsgefühle im Bereich von After, Genitalien und inneren Oberschenkeln (Reithosenanästhesie), Organfunktionsstörungen (Enddarm, Blase, Genitalien) mit Folgen von Impotenz sowie Harn- und Stuhlinkontinenz.
Welche Therapien helfen?
Ohne Beschwerden bedarf ein Bandscheibenvorfall nicht unbedingt einer besonderen Therapie. Notfallsituationen erfordern hingegen immer einen sofortigen chirurgischen Eingriff, um irreversible Folgen zu verhindern. Aber auch bei anderen langwierigen oder schwerwiegenden Fällen kann eine Operation in Betracht kommen.
Die meisten Bandscheibenvorfälle, mit leichten bis mäßigen Beschwerden, werden allerdings mit konservativen Methoden behandelt. Dabei kommen vor allem Bewegungstherapien und manuelle Verfahren zum Einsatz. Ein gezieltes Rückentraining, die Rückenschule und spezielle Handgriffe zur Muskelentspannung sind hier wichtige Methoden.
Des Weiteren werden die Schmerzen oft mit Wärmetherapien und besonders im Anfangsstadium mit entsprechenden Schmerzmitteln behandelt. Zur Unterstützung des Heilungsprozesses und zur Vorbeugung bieten verschiedene Naturheilverfahren ebenfalls Möglichkeiten, den Ursachen und Symptomen entgegenzuwirken.
Definition
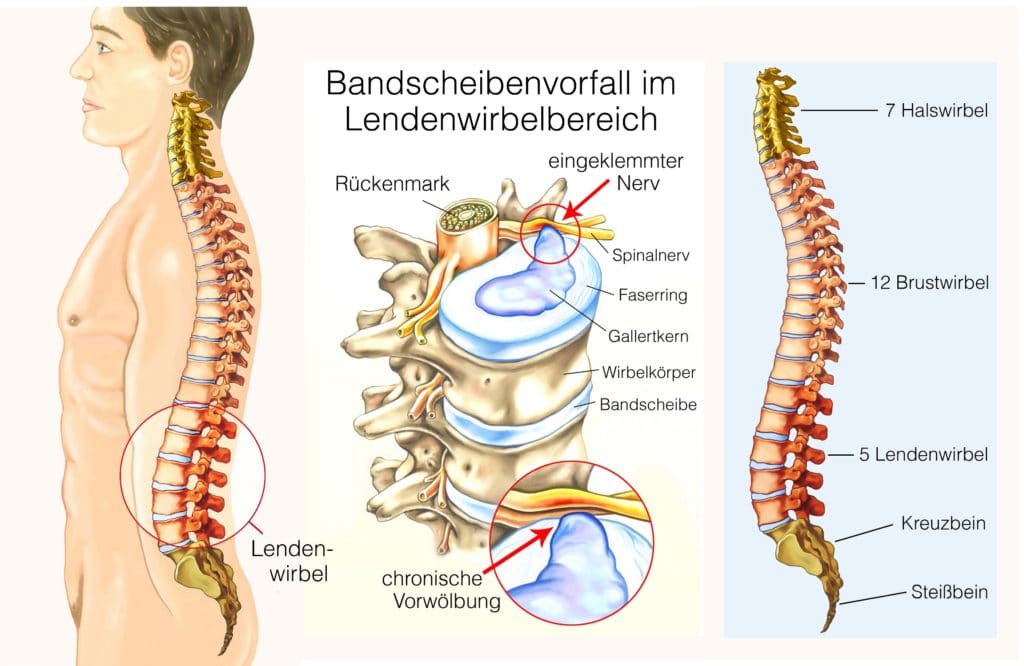
Der Bandscheibenvorfall ist auch unter den Synonymen Bandscheibenprolaps (vom Lateinischen „Prolapsus nuclei pulposi“ abgeleitet), Discusprolaps oder Discushernie bekannt. Dabei handelt es sich um eine Erkrankung der Wirbelsäule durch einen Bandscheibenschaden, der Teile der Bandscheibe in den Wirbelkanal austreten lässt. Hier befinden sich Nervenwurzeln und das Rückenmark und die Folge ist häufig ein eingeklemmter Nerv oder ein eingeengtes Rückenmark. Dies kann wiederum verschiedenartige Schmerzen auslösen. Abhängig von der Lage spricht man von einem Bandscheibenvorfall der Lendenwirbelsäule (LWS), Halswirbelsäule (HWS) oder Brustwirbelsäule (BWS).
Funktion der Bandscheiben
Zwischen den einzelnen Wirbeln der Wirbelsäule befinden sich insgesamt 23 Bandscheiben. Nur zwischen den obersten zwei Halswirbeln sowie im Bereich der miteinander verwachsenen Wirbel des Kreuz- und Steißbeins befinden sich keine. Die Bandscheiben erfüllen eine wichtige Pufferfunktion. Sie sorgen als sogenannte Stoßdämpfer zwischen den Wirbeln für eine gleichmäßige Druckverteilung und schützen somit vor übermäßiger Druckbelastung und Abrieb.
Als eine bewegliche Verbindung der Wirbel gewährleisten die Bandscheiben nicht nur die Stabilität der Wirbelsäule, sondern verleihen ihr zeitgleich auch die notwendige Elastizität. Ohne Bandscheiben wäre die Wirbelsäule nicht beweglich. Die Bandscheiben passen sich den verschiedenen Positionen der Wirbelsäule an und sorgen für einen wortwörtlich reibungslosen Bewegungsablauf.
Aufbau einer Bandscheibe
Die Bandscheiben bestehen aus zwei Teilen unterschiedlichen Gewebes. Den äußeren Teil bildet der Faserring (Anulus fibrosus), bestehend aus vielen Schichten von Bindegewebsfasern. Nach innen bilden diese Fasern den Faserknorpel, außen sind sie fest mit der Knochenhaut der beiden umgebenden Wirbel verwachsen. Dadurch gewährleisten sie eine feste und belastbare Verbindung zwischen den einzelnen Wirbeln. Auch die Bandscheibe wird so in ihrer Position gehalten.
In der Mitte befindet sich ein Gallertkern (Nucleus pulposus), der aus zellarmem Gewebe mit einem hohen Wasseranteil (bis zu 85 Prozent) besteht. Der Nucleus bildet eine Art Wasser- oder Gelkissen, welches die Druckbelastungen der Wirbelsäule ausgleicht und abfängt. Unter Bewegung der Wirbelsäule verändert sich die Position des Gallertkerns. Beim Vornüberbeugen verlagert er sich beispielsweise nach hinten, da die Vorderseiten der Wirbelkörper aneinandergedrückt werden und so einen einseitigen Druck auf die Bandscheibe ausüben. Der Faserring umschließt den gallertartigen Kern mit angrenzenden Längsbändern (vorderes und hinteres Längsband) und fungiert somit als schützende äußere Hülle, die starken Druck- und Zugkräften standhält.
Soffwechsel einer Bandscheibe
Die zunächst vorhandenen Blutgefäße in den Bandscheiben verschließen sich in der Wachstumsphase, so dass die Bandscheiben vom umliegenden Gewebe versorgt werden müssen. Dies geschieht über Diffusion von Nährstoffen, welche über Bewegung funktioniert. Wie eine Art Schwamm nimmt die Bandscheibe im entlasteten Zustand frische Nährflüssigkeit auf und gibt die verbrauchte unter Belastung wieder ab. Ein Bewegungsmangel hingegen führt zu Störungen im Stoffwechsel. So wirken sich dauerhaft einseitige Belastungen, wie beispielsweise ein langes Sitzen, genauso ungünstig aus wie zu lange Unterbelastungen, etwa durch längere Phasen der Bettruhe.
Was ist ein Bandscheibenvorfall?
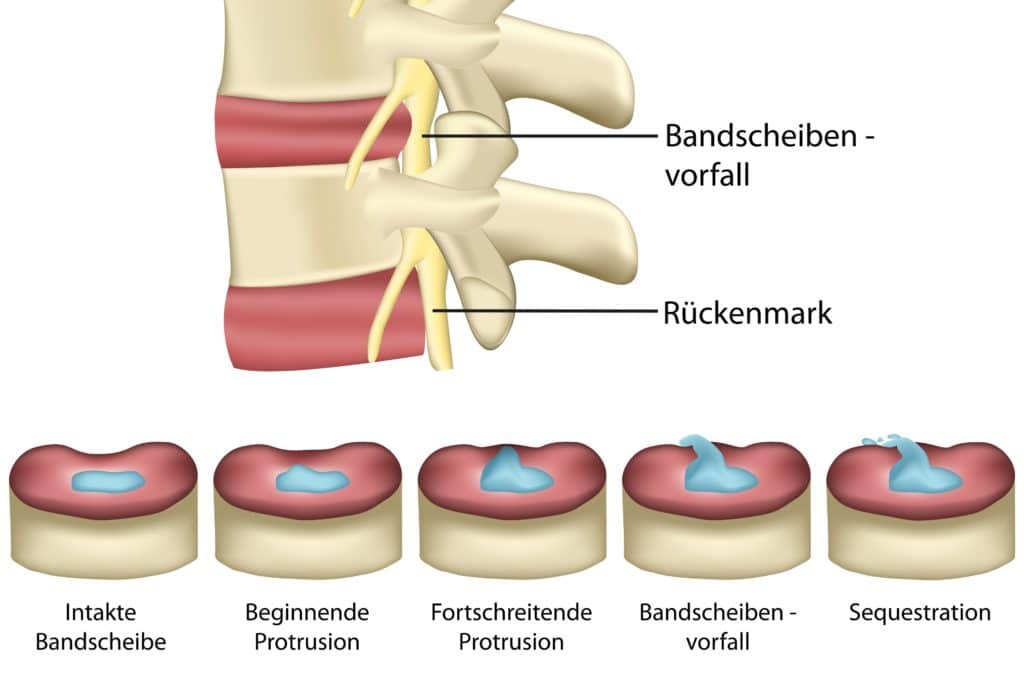
Verschiedene Ursachen können dazu führen, dass sich im Faserring Risse bilden. Unter Belastungen dringt der Gallertkern in diese Risse ein und schiebt sie auseinander. Die Bandscheibe wird durch diesen Vorgang verformt. Wird der Faserring ganz oder teilweise durchrissen, durchdingt der Nukleus diesen komplett und tritt nach außen in den Wirbelkanal. Das wird dann als Bandscheibenvorfall (Prolaps) bezeichnet.
Ist das ausgetretene Gewebe noch mit der Bandscheibe verbunden, spricht man in Fachkreisen von einer Extrusion. Besteht hingegen keine Verbindung mehr, so bezeichnet man dies als Sequester. Auch wird aufgrund der jeweiligen Richtung des ausgetretenen Gallertkerns zwischen verschiedenen Formen eines Bandscheibenprolapses unterschieden. Am häufigsten wird ein mediolateraler Vorfall diagnostiziert, bei dem sich die Bandscheibe mittig nach hinten und zu einer Seite hin schiebt.
Von einem Vorfall als eine Art Vorstufe abzugrenzen ist der inkomplette Prolaps, auch Bandscheibenvorwölbung (Protrusion) genannt. Hierbei bleibt die äußere Hülle des Faserrings noch intakt und der Gallertkern dringt nicht nach außen.
Bandscheibenvorfälle treten ab einem Alter von 30 Jahren häufiger auf. Grund dafür sind die mit dem Alter zunehmenden Verschleißerscheinungen, die als häufigste Ursache gelten. Insgesamt sind etwa doppelt so viele Männer wie Frauen betroffen.

Symptome
Fälschlicherweise gehen viele Menschen davon aus, dass bei einem Bandscheibenvorfall immer Rückenschmerzen oder Kreuzschmerzen auftreten. Diese Schmerzen können zwar auftreten, aber nicht jeder Bandscheibenvorfall verursacht (diese) Beschwerden. Es kann vorkommen, dass ein Vorfall lange Zeit unbemerkt bleibt und nur per Zufall diagnostiziert wird. Prinzipiell entscheiden Lage, Richtung und Ausmaß der ausgetretenen Bandscheibe, ob und welche Nervenstrukturen beschädigt werden und welche Symptome dadurch entstehen können. Am häufigsten kommt es zu einem lumbalen Bandscheibenvorfall, wobei die Beschwerden vom Lendenbereich (LWS) ausgehen. Manchmal liegt auch ein zervikaler Bandscheibenvorfall im Bereich der Halswirbel (HWS) vor, nur sehr selten handelt es sich um einen thorakalen Vorfall des Brustwirbelbereichs (BWS). In einigen wenigen Fällen kann ein Bandscheibenvorfall auch zu einer akuten Notfallsituation führen.
Symptome bei einem Vorfall in der Lendenwirbelsäule
Am häufigsten entstehen die Bandscheibenschäden zwischen dem vierten und fünften Lendenwirbelkörper (LWK 4/LWK 5) oder zwischen dem fünften Lenden- und dem ersten Steißbeinwirbel (LWK 5/SWK 1). In diesem Bereich kommt es in aller Regel zu den stärksten Belastungen auf die Wirbel und Bandscheiben, was das Risiko an dieser Stelle erhöht.
Drückt eine ausgetretene Bandscheibe auf Nerven im Bereich der LWS, so sind (starke) Schmerzen im unteren Rücken eine typische Folge. Die Schmerzen können bis in das Gesäß und die Beine ausstrahlen und sogar Empfindungsstörungen (Kribbeln und Taubheitsgefühle) verursachen. In ganz schweren Fällen können sogar Lähmungserscheinungen auftreten.
Die Schmerzen treten zumeist plötzlich bei einer Bewegung auf, beispielsweise beim Hochheben von schweren Gegenständen oder beim Vornüberbeugen. Meist nehmen die Betroffenen daher eine Schonhaltung ein, wodurch sich die schützende Muskulatur an der Wirbelsäule verhärtet und ein Gefühl von Steifheit und Bewegungseinschränkung erzeugt. Die Schmerzen können je nach Vorfall akut sein oder in einen chronischen Zustand übergehen. Die Dauer der auftretenden Beschwerden hängen stark vom Ausmaß und von der gewählten Therapie und deren Erfolg ab.
Es kann vorkommen, dass die ausgetretene Bandscheibe in der unteren LWS den hier verlaufenden Ischiasnerv eingeklemmt hat und dadurch ausstrahlende Kreuzschmerzen verursacht werden. Diese sind auch unter der Bezeichnung Ischiasbeschwerden oder Ischialgie bekannt. Häufig verstärken Husten, Niesen und Bewegung die Schmerzen zusätzlich. Diese akuten Schmerzen werden im Volksmund auch als Hexenschuss bezeichnet. Ein typischer Hexenschuss tritt allerdings eher selten aufgrund eines Bandscheibenvorfalls auf, in den meisten Fällen sind andere Ursachen hierfür verantwortlich.

Symptome bei einem Vorfall in der Halswirbelsäule
Zu einem Bandscheibenvorfall in der HWS kommt es weitaus seltener als im Lendenbereich. Meistens manifestieren sich die Vorfälle zwischen dem fünften und sechsten oder dem sechsten und siebten Halswirbelkörpern (HWK 5/6 oder HWK 6/7). Die verursachten Schmerzen betreffen vor allem den Nacken, können aber auch in Arme und Hände oder in den Hinterkopf ausstrahlen und Empfindungsstörungen sowie Lähmungserscheinungen verursachen. Eine Folge ist auch hier oft eine Schonhaltung, die zu einer schiefen Kopfhaltung führt.
Symptome bei einem Vorfall in der Brustwirbelsäule
Bei dieser äußerst seltenen Variante begrenzen sich die möglichen Symptome meist auf Rückenschmerzen in dem betroffenen Wirbelsäulenabschnitt des Brustbereichs. In aller Regel kommt es nicht zu ausstrahlenden Schmerzen und Störungen in anderen Bereichen.
Symptome eines akuten Notfalls
Handelt es sich um einen sehr großen Bandscheibenvorfall, kann es nicht nur zu einer Einengung von Nervensträngen im Wirbelkanal kommen, sondern es kann zusätzlich ein Druck auf das Rückenmark entstehen. Dieser Druck kann das Rückenmark im entsprechenden Wirbelbereich derart einklemmen, dass ein sogenanntes Querschnittsyndrom auftreten kann. Neben Lähmungen und Empfindungsstörungen treten dabei auch Organfunktionsstörungen auf.
Zumeist handelt es sich um das Cauda-Equina-Syndrom, das durch Quetschungen des unteren Rückenmarks entsteht. Als Cauda equina bezeichnet man pferdeschweifartig angeordnete Nervenwurzeln, die sich etwa vom ersten Lendenwirbel bis zum Kreuzbein erstrecken. Engt ein Bandscheibenvorfall diese Struktur ein, können neben Schmerzen im Lendenbereich auch Taubheitsgefühle im Bereich von After, Genitalien und inneren Oberschenkeln auftreten (Reithosenanästhesie). Auch in weiteren Bereichen der Beine kommt es gelegentlich zu Lähmungserscheinungen. Mit diesen Symptomen gehen zumeist eine Impotenz sowie eine Harn- und Stuhlinkontinenz einher. Dies sind klare Anzeichen eines Notfalls, der umgehend einer ärztlichen Betreuung und in der Regel auch eines sofortigen chirurgischen Eingriffs bedarf.
Eine Besonderheit stellen die Nervenschmerzen, die durch einen Bandscheibenvorfall verursacht werden, dar. Meist sind Betroffene der Meinung, dass starke Schmerzen sie zu einem Notfall machen. Das ist jedoch nicht der Fall. Durch den Druck der Bandscheibe auf die Nerven beginnen diese abzusterben, was eine Lähmung der entsprechenden Muskulatur zur Folge hat. Während dieses Vorganges sterben als erstes die Schmerzfasern ab. Betroffene fehlinterpretieren dies oft als Besserung. Wochen oder Monate später tritt dann eine Gangstörung zum Beispiel durch die Fußheberlähmung auf. Die ist nicht reversibel. Also: Solange Schmerzen vorhanden sind, lebt alles. Bei Schmerzlinderung ist Aufmerksamkeit geboten.
Ursachen
Als die häufigste Ursache für Bandscheibenvorfälle gelten allgemeine Verschleißerscheinungen. Die Bandscheiben verlieren im Alter ihre Funktion als Stoßdämpfer und Belastungen können nicht mehr so gut verteilt und abgefedert werden. Im Laufe eines jeden normalen Alterungsprozesses reduziert sich allmählich die Flüssigkeit in den Bandscheiben. Dadurch werden diese spröde und weniger elastisch, was zu Rissen in der Bandscheibe führen kann und was wiederum das Auftreten von Vorwölbungen und Vorfällen begünstigt.

Neben dem Alterungsprozess begünstigen weitere Risikofaktoren das Auftreten von Beschwerden an der Wirbelsäule beziehungsweise an der Bandscheibe. Zu diesen Faktoren zählen Übergewicht (Adipositas), mangelnde Bewegung, schwere körperliche Arbeit und Fehlhaltungen beziehungsweise übermäßige, einseitige oder falsche Belastungen. Oft kommt es durch ein falsches Heben schwerer Gegenstände zu einer überhöhten Druckbelastung auf einige Bandscheiben. Oder aber unzureichend trainierte Rücken- und Bauchmuskeln führen zu einer verringerten Stabilität der Wirbelsäule und somit zu einer geringeren Schutzfunktion für die Bandscheiben. Zu wenig Bewegung bedingt eine verminderte Stoffwechselaktivität und eine Unterversorgung in den Bandscheiben, woraus eine entsprechend geringere Belastungsfähigkeit resultiert.
Zumeist bedingen mehrere Faktoren die Schäden an der Bandscheibe. Zusammen wirken sich diese bereist negativ au, bevor es zum eigentlichen Vorfall kommt. Nur sehr selten treten Bandscheibenvorfälle aufgrund eines Unfalls oder einer schweren Verletzung auf.
Diagnose
Sind die Beschwerden so stark, dass Betroffene einen ärztlichen Rat einholen, werden zunächst in der ausführlichen Patientenbefragung (Anamnese) die oben beschriebenen Symptome abgefragt. Im Anschluss findet eine gründliche körperliche und neurologische Untersuchung statt. Dabei wird untersucht, ob und welche Nervenschäden die Beschwerden verursachen. Auch die ungefähre Position eines möglichen Bandscheibenvorfalls kann meist schon mit Hilfe dieser Untersuchungen ermittelt werden. Eingehend getestet werden Reflexe, Beweglichkeit und (Schmerz-) Empfinden und gegebenenfalls auch die Nervenleitgeschwindigkeit. Mittels einer Elektromyografie (EMG) oder einer Elektroneurografie (ENG) können zudem Muskelaktivitäten gemessen werden. Dieser Befund kann neben einem Bandscheibenvorfall auch auf andere mögliche Nervenerkrankungen (zum Beispiel eine Polyneuropathie) hindeuten, die ähnliche Symptome zur Folge haben.
In komplizierteren Fällen oder bei schwerwiegenden und langanhaltenden Beschwerden können bildgebende Diagnoseverfahren hinzugezogen werden. Dies ermöglicht Bandscheibenvorfälle detailliert sichtbar zu machen und unter Umständen auch andere Ursachen für die Beschwerden auszuschließen.
Beim Röntgenverfahren lassen sich nur die Knochen (Wirbelkörper) darstellen und mögliche Bewegungsstörungen und Verschleißerscheinungen können sichtbar gemacht werden. Um aber das Rückenmark und die Nerven darzustellen bedarf es weiterer Verfahren, wie der Computertomographie (CT) oder der hierbei noch häufiger angewandten Magnetresonanztomographie (MRT). Die Bilder ermöglichen es die genaue Position und Richtung des Vorfalls zu ermitteln. Nur selten wird heutzutage noch das invasive Verfahren der Myelographie angewendet, um Nervenwurzeln und mögliche Schäden abzubilden.
Da die bildgebende Diagnostik aber auch das Risiko einer möglichen Fehldiagnose birgt, werden diese Verfahren nur unter bestimmten Voraussetzungen durchgeführt. Sie sind immer mit einer gewissen Vorsicht zu interpretieren, um nicht zu falschen Rückschlüssen zu kommen.
Werden aufgrund der Untersuchungen andere Ursachen für die Beschwerden vermutet, werden weitere Diagnoseverfahren notwendig.
Manuelle Diagnostik
Im Rahmen einer genauen körperlichen Untersuchung kann auch auf eine manuelle Diagnostik der Wirbelsäule zurückgegriffen werden. Hierbei handelt es sich um ein diagnostisches Verfahren der manuellen Therapie oder Osteopathie, welches den entsprechenden therapeutischen Verfahren vorgelagert ist.
Mittels spezieller Handgriffe und Techniken werden Bewegungs- und Funktionsstörungen an der Wirbelsäule lokalisiert und analysiert. Der Befund dient als Grundlage für eine mögliche manuelle Therapie. Eine bekannte Methode stellt beispielsweise die Mechanische Diagnostik und Therapie (McKenzie-Therapie) dar.
Der sogenannte Lasègue-Test, bei dem das Bein eines Betroffenen in Rückenlage schrittweise angehoben wird, ruft in verschiedenen Winkeln Dehnungen des Ischiasnervs hervor. Treten dabei Schmerzen auf, kann dies auf einen Bandscheibenvorfall, aber auch auf andere Ursachen, hindeuten.
Besteht bereits die Diagnose und Lokalisation eines Bandscheibenvorfalls mittels MRT oder CT, werden in der manuellen Diagnostik häufig noch die darunter und darüber liegenden Segmente der Wirbelsäule untersucht, da auch Störungen an einer anderen Stelle zu Überlastungen und zu einem Prolaps führen können. In der folgenden Behandlung sollten diese Bewegungseinschränkungen oder anderweitige (Funktions-) Störungen nach Möglichkeit ebenso therapiert werden.

Behandlung
Heutzutage wird bei den meisten Bandscheibenvorfällen (zunächst) eine sogenannte konservative Therapie durchgeführt. Dabei stehen eine akute Schmerzlinderung und ein Muskelaufbau an erster Stelle. Während der ersten ein bis drei Monate sollten die Beschwerden dadurch deutlich abnehmen. Ist dies nicht der Fall oder handelt es sich von vornherein um einen schwerwiegenden Vorfall, kann ein chirurgischer Eingriff notwendig werden.
Schmerztherapie
Die Schmerzerleichterung ist äußerst wichtig, damit sich Bewegungsabläufe und die Haltung der Betroffenen wieder normalisieren und die im Folgenden beschriebene Bewegungstherapie überhaupt möglich ist. Meistens werden daher, vor allem im Anfangsstadium, schmerz- und entzündungshemmende Medikamente verschrieben, die zudem eine abschwellende Wirkung haben. Dabei kommen vorrangig nichtsteroidale Antiphlogistika (wie zum Beispiel Ibuprofen) zum Einsatz. Seltener werden die eher umstrittenen COX-2 Hemmer oder aber Kortison eingesetzt. Bei sehr starken Schmerzen kommen vereinzelt auch Lokalanästhetika oder Opiate für eine Schmerzbehandlung in Frage. Halten die Schmerzen besonders lange an, wird gegebenenfalls auch die Gabe von Antidepressiva in Betracht gezogen. Gehen starke Muskelverspannungen mit einem Bandscheibenvorfall einher, können auch zeitweise Muskelrelaxantien verabreicht werden, um daraus resultierende Schmerzen und Bewegungseinschränkungen im Vorgriff auf die weitere Therapie zu beheben.
Aber auch ohne die Gabe von Medikamenten ist es möglich, die auftretenden Schmerzen zu lindern. Mittels Entspannungsmethoden, Massage oder einer Wärmetherapie können Muskelverspannungen und damit zusammenhängende Beschwerden gelindert werden. Zusätzlich können Betroffene in Ruhepausen oder nachts eine Stufenbettlagerung vornehmen, wobei die Beine mit einem rechten Winkel in Knie- und Hüftgelenk hochgelagert werden. Dies hilft, betroffene Nerven zu entlasten.
Bewegungstherapie
Entgegen mancher Erwartungen wird den Betroffenen eine Ruhigstellung der Wirbelsäule nur in sehr seltenen Fällen angeraten. Sollte dies der Fall sein, möchte man vor allem bei sehr starken Schmerzen eine kurzfristige Entlastung ermöglichen, um anschließend eine längerfristige Therapie zu beginnen.
Bewegung bedeutet einen Wechsel zwischen Be- und Entlastung der Bandscheiben und fördert damit deren notwendigen Stoffwechsel. Des Weiteren werden durch bestimmte körperliche Anstrengungen Muskeln im Bereich des Rumpfes gestärkt, die für die Stabilität und den Schutz der Wirbelsäule besonders wichtig sind. Generell wird den Betroffenen eine regelmäßige, leichte bis mäßige Bewegung empfohlen. Das betrifft Bewegungen im Alltag, aber auch gezielte Übungen.
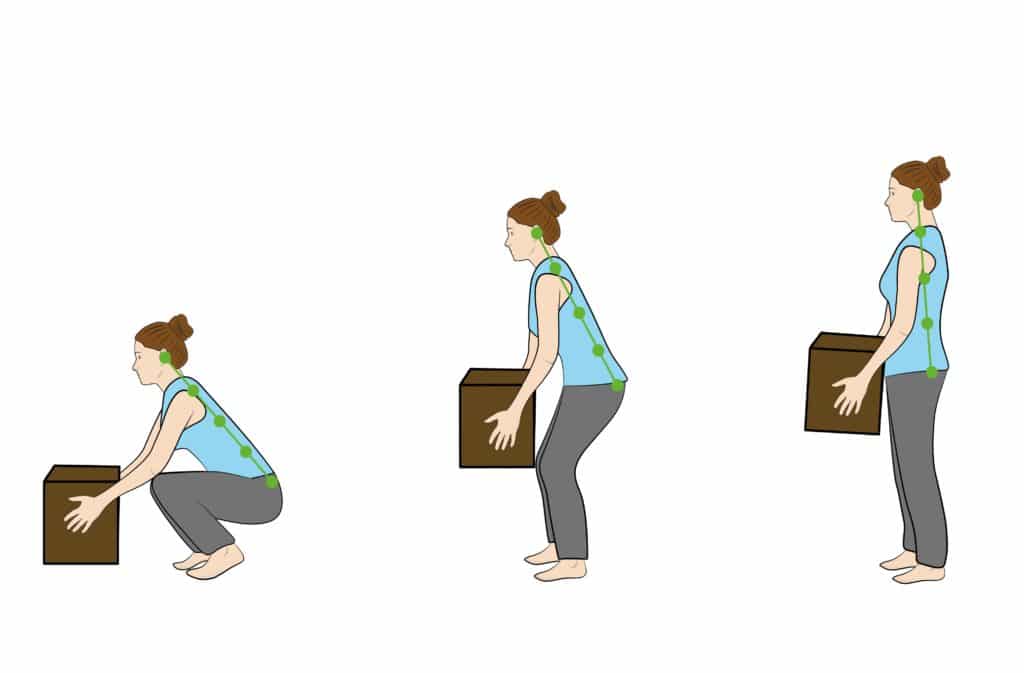
Bei jeder Bewegungsform ist die richtige und gesunde Durchführung maßgeblich, um zu einem positiven Ergebnis zu kommen. Zumeist wird eine Physiotherapie herangezogen, um mit den Betroffenen gesunde und schmerzfreie Bewegungsabläufe zu trainieren, die im Alltag anwendbar sind.
Zusätzlich sind Übungen zur Stärkung der Rücken- und Bauchmuskulatur hilfreich, die im akuten Zustand den Heilungsprozess unterstützen, aber auch langfristig möglichen Beschwerden der Wirbelsäule und Bandscheiben vorbeugen. Oft werden diese Übungen im Rahmen einer Rückenschule vermittelt.
Sportlicher Aktivität steht auch nach einem Bandscheibenvorfall prinzipiell nichts entgegen. Einige Sportarten sind allerdings rücken- beziehungsweise bandscheibenbelastend wie etwa Tennis, Squash, Gewichtheben, Fussball oder Volleyball. Es kann ratsam sein, auf bestimmte Sportarten zu verzichten und beispielswiese rückenfreundliche Aktivitäten wie Radfahren, Rückenschwimmen, Walken oder Pilates Übungen zu praktizieren. Sollten dennoch belastende Sportarten durchgeführt werden, ist ein Ausgleichstraining sehr wichtig.
Operation
Liegen Voraussetzungen vor, die einen chirurgischen Eingriff notwendig machen, wird dies in aller Regel ausgiebig mit den Betroffenen besprochen. Zu den möglichen Umständen und Symptomen, die eine Operation notwendig machen, zählen insbesondere Symptome des Querschnittssyndroms beziehungsweise des Cauda-Equina-Syndroms. Bei starken oder zunehmenden Lähmungserscheinungen und Funktionsstörungen der Blase und des Enddarms ist meistens ein sofortiger Eingriff nötig, um ein irreversibles Absterben von Nervenwurzeln zu verhindern.
Aber auch bei anhaltenden Beschwerden ohne Behandlungserfolg der konservativen Maßnahmen über einen längeren Zeitraum (etwa drei Monate) kann eine Operation in Betracht kommen.
Das derzeitige Standardverfahren stellt die mikrochirurgische Diskektomie dar. Dabei werden, mit Hilfe eines Operationsmikroskops und kleinster Instrumente, der ausgetretene Teil des Gallertkerns und Teile der Bandscheiben (Nucleotomie) entfernt, um die eingeklemmten Nerven zu entlasten. Zur Durchführung der Operation ist nur ein kleiner Hautschnitt notwendig, womit diese Art von Eingriff zu den minimal-invasiven Verfahren zählt.

Wie bei jeder Operation bestehen auch hier mögliche Risiken. Komplikationen sind zwar äußert selten, aber es besteht die Gefahr, dass ein Nerv bei dem Eingriff verletzt wird. Daraus können Empfindungs- und Bewegungsstörungen in den Beinen, Funktionsstörungen von Blase und Darm und sexuelle Störungen resultieren. Eben diese Beschwerden, die man mit der Operation beheben beziehungsweise verhindern wollte. Eine weitere mögliche Komplikation stellt die bakterielle Bandscheibenentzündung (Spondylodiszitis) dar, der meistens mittels eines Antibiotikums vorgebeugt wird. Es ist außerdem möglich, dass erst Wochen oder sogar Monate nach dem Eingriff ähnliche Beschwerden erneut auftreten. Normalerweise wird nach einem halben bis einem Jahr nach der Behandlung eine Kontrolluntersuchung durchgeführt.
Der stationäre Krankenhausaufenthalt direkt nach dem Eingriff dauert in der Regel nur wenige Tage. Allerdings schließt sich meist eine stationäre oder ambulante Rehabilitation (kurz: Reha) an, die zu einem großen Anteil aus den vorher beschriebenen Maßnahmen der Physiotherapie besteht.
Neben der mikrochirurgische Diskektomie gibt es auch noch weitere Operationsmethoden, die unter bestimmten Voraussetzungen zum Einsatz kommen. Dazu gehört beispielsweise bei unkomplizierten Vorfällen oder Vorwölbungen der Bandscheibe die perkutane endoskopische Methode. Bei komplizierten Fällen hingegen kann auch die früher häufiger angewandte Methode der offenen Bandscheiben-Operation eine Option sein. Jede Technik hat eigene Vor- und Nachteile und birgt entsprechende Risiken.
Naturheilkundliche Behandlung
Bei einem Bandscheibenvorfall kann auf eine Bewegungstherapie und ein gezieltes Rückentraining (Physiotherapie) nicht verzichten werden. Nicht nur die Heilung wird durch diese Maßnahmen positiv beeinflusst, sondern erneuten Wirbelsäulenschäden wird bei einer dauerhaften Durchführung ebenso bestmöglich vorgebeugt. Auch die Akupunktur kann zur Linderung beitragen und bei chronischem Lendenwirbelsyndrom übernehmen die gesetzlichen Krankenkassen bis zu zehn Sitzungen im Jahr. Doch leider kann insbesondere in der Anfangszeit auf eine medikamentöse Schmerztherapie oftmals nicht verzichtet werden.
Dennoch können Methoden aus der Naturheilkunde unterstützen, die Symptome lindern und den Zustand der Wirbelsäule verbessern. In erster Linie umfasst dies die manuelle Therapie unter dem ganzheitlichen Ansatz. Vor allem Methoden der Osteopathie bieten gute Möglichkeiten, einen Bandscheibenvorfall in der akuten Phase zu therapieren und erneuten Beschwerden vorzubeugen. Darunter fällt zum Beispiel das Fasziendistorsionsmodell (FDM).
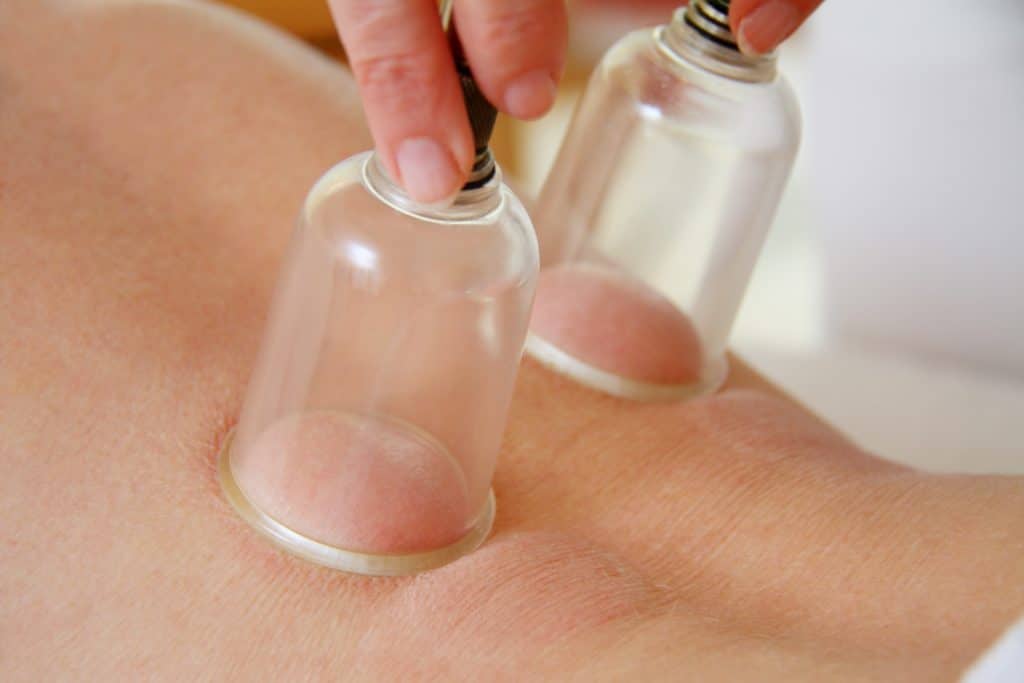
Eine unterstützende Maßnahme zur Muskelentspannung kann auch das Schröpfen bieten. Dabei werden in den schmerzenden Bereichen und auch auf entferntere Körperstellen spezielle Schröpfgläser unter einem erzeugten Vakuum auf die Haut aufgebracht. Diese Technik kann neben anderen Effekten auch Spannungszustände der Muskulatur lösen.
Um das Risiko weiterer Bandscheibenvorfälle und Rückenleiden zu verringern, bieten auch noch andere Naturheilverfahren entsprechende Möglichkeiten zur Vorbeugung. Heilmittel aus der Komplexhomöopathie oder Nahrungsergänzungsmittel können in diesem Zusammenhang zur Knorpelregeneration beitragen beziehungsweise einer Kollagendegeneration entgegenwirken. Ein relativ hoher Kollagenanteil einer gesunden Bandscheibenstruktur stellt deren Stabilität und Flexibilität sicher. Verringert sich der Kollagenanteil (auch im natürlichen Alterungsprozess), werden die Bandscheiben anfällig für Schäden.
Zur Nahrungsergänzung werden hierfür oft Silizium mit Glucosamin und Chondroitin verabreicht. Komplexhomöopathika enthalten in der Regel auch Calcium carbonicum. Dieses Heilmittel wird in der Homöopathie oft bei Rückenbeschwerden angewandt, wie etwa einem Hexenschuss. Zu weiteren homöopathischen Arzneimitteln, die bei Rückenleiden und insbesondere Ischiasschmerzen eingesetzt werden, zählen unter anderem:
- Belladonna,
- Colocynthis,
- Lachesis,
- Nux vomica,
- Rhus toxicodendron.
Betrachtet man die möglichen Ursachen für die Beschwerden im Rücken und das Auftreten eines Bandscheibenvorfalls aus naturheilkundlicher Sicht, werden auch psychosomatische Aspekte berücksichtigt. Spielt möglicherweise die Psyche wie zum Beispiel eine seelische Überlastung oder eine innere „Fehlhaltung“ eine Rolle bei der Erkrankung, können psychotherapeutische Maßnahmen, Techniken zur mentalen Entspannung oder auch die Heilpflanze Meisterwurz (Peucedanum ostruthium) Anwendung finden.
Neben Bewegung und einer ausreichenden Flüssigkeitszufuhr wirkt sich auch eine ausgewogene Ernährung prinzipiell positiv auf die körperliche und geistige Gesundheit aus. Betrachtet man auch eine Übersäuerung des Körpers oder chronisch entzündliche Darmerkrankungen als mögliche Ursachen eines Bandscheibenvorfalls, kommt der Ernährung in der Therapie und zur Vorbeugung eine besondere Bedeutung zu. In diesem Zusammenhang wird Betroffenen angeraten, entzündungshemmende und basische Lebensmittel zu verzehren. Basenbildende Lebensmittel wirken sich auch positiv auf den Knorpelaufbau aus. Haben Betroffene (dauerhafte) Darmprobleme, können auch eine regelmäßige natürliche Darmreinigung und eine Darmsanierung helfen.
Aktueller Forschungsstand
Während der letzten Jahre wurde aus der Idee, einen Riss in der Bandscheibe von innen zu verschließen, eine reale Therapiemöglichkeit für Betroffene. Die spanische Firma NEOS Surgery wandte sich mit dem innovativen Gedanken, einen Prototyp für einen funktionsfähigen Verschluss zu entwickeln, an die Deutschen Institute für Textil- und Faserforschung (DITF). Das Ergebnis ist ein neuartiger Bandscheibenverschluss in Form eines Textil-Implantats. Nach der noch laufenden Testphase soll das Implantat im Jahr 2019 auf den Markt kommen. Im Jahr 2017 erhielt diese Entwicklung den EUREKA Innovationspreis für das Bandscheibenimplantat in der Kategorie „Innovatoren für morgen“.
Auch die Entwicklung einer neuen Therapie bei chronischen Schmerzen kann in Zukunft helfen, Schmerzen zu lindern, die unter anderem durch Bandscheibenvorfälle hervorgerufen werden. Bei der sogenannten SFMS-Therapie (Small Fiber Matrix Stimulation) handelt es sich um ein speziell entwickeltes Schmerzband, über welches gezielte elektronische Impulse ausgesendete werden. Dies führt zu einer erwiesenen, dauerhaften Schmerzreduzierung, weshalb auch viele Krankenkassen die Kosten dieses Therapieansatzes bereits übernehmen. (tf, cs; aktualisiert am 19.10.2018)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Berufsverbände und Fachgesellschaften für Psychiatrie, Kinder- und Jugendpsychiatrie, Psychotherapie, Psychosomatik, Nervenheilkunde und Neurologie aus Deutschland und der Schweiz: Was ist ein Bandscheibenvorfall? (Abruf: 08.07.2019), neurologen-und-psychiater-im-netz.org
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie e.V. (DGOOC): S2k-Leitlinie Bandscheibenvorfälle mit radikulärer Symptomatik, konservative und rehabilitative Versorgung, Stand: Juli 2014, Leitlinien-Detailansicht
- Deutsche Gesellschaft für Neurologie: S2k-Leitlinie Lumbale Radikulopathie, Stand: Januar 2018, dgn.org
- Deutsche Gesellschaft für Neurologie: S2k-Leitlinie Zervikale Radikulopathie, Stand: November 2017 , Leitlinien-Detailansicht
- Brötz, Doris / Weller, Michael: Diagnostik und Therapie bei Bandscheibenschäden: Neurologie und Physiotherapie, Thieme, 4. Auflage, 2017
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG): Bandscheibenvorfall (Abruf: 08.07.2019), gesundheitsinformation.de
- Zambelli Pinto, Rafael / Maher, Chris G. / Ferreira, Manuela L. / u.a.: Drugs for relief of pain in patients with sciatica: systematic review and meta-analysis, BMJ, 2012, bmj.com
- Mayo Clinic: Herniated disk (Abruf: 08.07.2019), mayoclinic.org
- American Association of Neurological Surgeons: Herniated Disc (Abruf: 08.07.2019), aans.org
- American Academy of Orthopaedic Surgeons: Herniated Disk in the Lower Back (Abruf: 08.07.2019), orthoinfo.aaos.org
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.