Osteomyelitis – eine Entzündung des Knochenmarks
Bei der Osteomyelitis handelt es sich um eine akute oder chronische Knochenmarkinfektion, die meistens auch eine Knochenentzündung (Osteitis) mit sich bringt. Aufgrund unterschiedlicher Entstehungsmöglichkeiten bestehen viele verschiedene Formen dieser Krankheit, die bei Kindern und Erwachsenen Knochenschmerzen und andere Symptome hervorrufen kann. Ein häufiger Auslöser ist eine bakterielle Infektion mit Staphylokokken. Die gängigen Therapiemethoden umfassen eine Antibiotikabehandlung und in schwerwiegenderen Fällen auch operative Eingriffe.
Inhaltsverzeichnis
Ein kurzer Überblick
Die folgende Zusammenfassung bietet eine schnelle Übersicht zum Thema Osteomyelitis. Der weitere Artikel beinhaltet darüber hinaus ausführliche Informationen rund um diese Erkrankung des Bewegungsapparates.
- Definition: Der Begriff Osteomyelitis (Knochenmarkentzündung) wird zunehmend mit dem Begriff Osteitis (Knochenentzündung) gleichgesetzt, da bei einer vorliegenden Infektion des Knochenmarks zumeist auch die Knochen betroffen sind. Ursachenspezifisch wird zwischen verschiedenen akuten, subakuten und chronischen Entzündungsprozessen unterschieden, die auch Sonderformen (wie die Spondylodiszitis) umfassen.
- Symptome: Oftmals treten lokale Knochenschmerzen auf und die betroffenen Körperstellen können Rötungen und Schwellungen aufweisen. Kommt es zu ausgeprägten Allgemeinsymptomen, wie Fieber, Schüttelfrost, Müdigkeit und Kraftlosigkeit, ist eine akute Infektion naheliegend. Zudem können Abszess– und Fistelbildungen mit Eiter auftreten.
- Ursachen: Auslöser sind Krankheitserreger, die sich über die Blutbahn verbreiten, bei Operationen oder offenen Brüchen in die Knochen gelangen oder durch Infektionen umliegender Strukturen übertragen werden. In den meisten Fällen handelt es sich um eine bakterielle Infektion mit Staphylococcus aureus.
- Diagnose: Bei der relativ unspezifischen Symptomatik dienen zur sicheren Diagnosestellung bestimmte Blutuntersuchungen, die Entzündungen nachweisen, in Kombination mit bildgebenden Verfahren, die betroffene Knochen- und Weichteilareale erkennbar machen.
- Behandlung: Die Behandlung stützt sich vorwiegend auf eine Antibiotikatherapie. In komplizierteren Fällen können Operationen notwendig werden. Unterstützend helfen alternative Behandlungsmethoden der Naturheilkunde das Immunsystem zu stärken und die Infektionen auszuheilen.
Definition
Der Begriff Osteomyelitis (Plural: Osteomyelitiden) leitet sich aus dem Griechischen ab und ist der medizinische Fachausdruck für eine Infektion des Knochenmarks. Immer häufiger wird stattdessen aber auch der Begriff Osteitis (Knochenentzündung) verwendet, da zumeist neben dem Knochenmark auch anteilig die Knochen betroffen sind.
Verschiedene Erreger können die Infektion verursachen und in weiterer Folge akute, subakute oder chronische Krankheitsverläufe auslösen. Bei der akuten Form äußert sich die Krankheit innerhalb von zwei Wochen nach der Infektion. Bei der subakuten und chronischen Variante tritt sie hingegen erst nach ein bis mehreren Monaten auf und kann einen langanhaltenden und wiederkehrenden Verlauf aufzeigen. Daneben wird insbesondere ursachenspezifisch zwischen verschiedenen Krankheitsformen unterschieden.
Eine endogene Infektion durch Keime, die zum Beispiel nach einer vorausgegangenen Allgemeininfektion über den Blutkreislauf (hämatogen) in das Knochenmark gelangen, betrifft meistens Kinder und Jugendliche. Besonders viele Krankheitsfälle wurden für das achte Lebensjahr verzeichnet. Bei Erwachsen hingegen liegen weitaus häufiger exogene Infektionen vor, bei denen die Erreger zum Beispiel durch offene Brüche oder Operationen zu den Knochen und mitunter auch zum Knochenmark gelangen. Statistiken zur Folge erkranken mehr Jungen und Männer an einer Osteomyelitis als Mädchen und Frauen.
Abzugrenzen von der Osteomyelitis ist das SAPHO-Syndrom, welches den rheumatischen Krankheiten zugordnet wird. Hierzu zählt auch die, meistens nur bei Kindern auftretende, chronisch rekurrierende multifokale Osteomyelitis (CRMO) unbekannter Ursache.
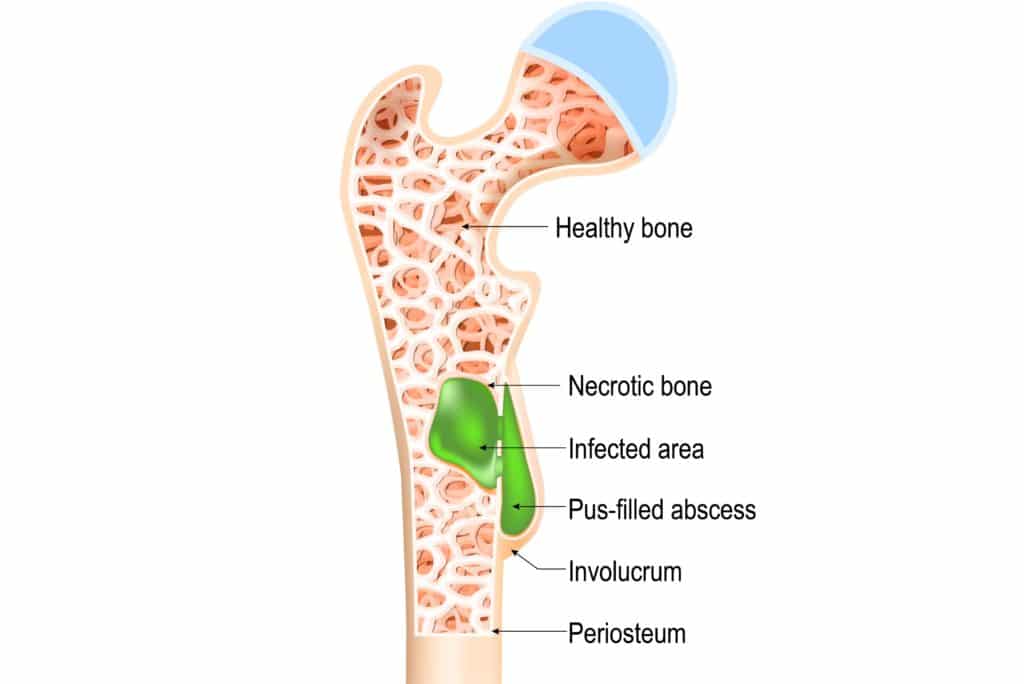
Symptome
Die Beschwerden sind individuell sehr unterschiedlich und unter anderem an die Art des Erregers sowie den jeweiligen Krankheitsverlauf geknüpft. Am häufigsten liegt eine bakterielle Infektion vor, welche vordergründig die auftretenden Beschwerden bestimmt.
Bei der akuten Osteomyelitis liegen oftmals Entzündungen an Armen und Beinen vor, die lokale Knochenschmerzen vor allem unter Druckeinwirkung und bei Bewegung verursachen. Die betroffenen Körperstellen können zudem gerötet, warm und geschwollen sein. In der Regel kommt es zu ausgeprägten Allgemeinsymptomen, wie etwa (hohes) Fieber, Schüttelfrost, Müdigkeit und Kraftlosigkeit. Es können sich auch Abszesse im Gewebe bilden. Bei den endogenen Infekten im Kindes- und Jugendalter sind besonders häufig die Schienbeine oder Oberschenkelknochen betroffen.
Breitet sich der (unbehandelte) Infekt aus, können Gelenke in Mitleidenschaft gezogen werden (Septische Arthritis) oder es kommt sogar zu einer gefährlichen Blutvergiftung (Sepsis).
Eine chronische Osteomyelitis kann lange Zeit beschwerdefrei verlaufen. Seltener als bei der akuten Variante treten Allgemeinbeschwerden auf. Symptome äußern sich eher in wiederkehrenden, dumpfen Schmerzen. Auslöser dafür sind die aufflammenden Entzündungen, die auch mit Fistelbildungen vom Knochen bis zur Haut und Eiterabsonderungen einhergehen können. Zudem kann es zu Schäden am Knochen (Verformungen oder Verdickungen) kommen. Mögliche weitere Komplikationen umfassen schwer heilende Knochenbrüche und Pseudoarthrosen.
Eine Sonderform ist der sogenannte Brodie-Abszess im Kindesalter. Dieser zeigt sich über eine abgegrenzte, schmerzhafte Schwellung im Bereich des Krankheitsherds, der sich zumeist in der Wachstumszone der langen Röhrenknochen (vor allem am Schienbein) befindet und von chronischer Natur ist.
Im Erwachsenalter kommt es neben Beschwerden an den langen Röhrenknochen auch teilweise zur Beeinträchtigung der Wirbelsäule. Hierbei spricht man von einer Art Sonderform, der vertebralen Osteomyelitis oder Spondylodiszitis. Diese verursacht meist anhaltende Rückenschmerzen, die sich unter Bewegung verschlimmern und im Ruhezustand oder mit gängigen Methoden (Wärme, Schmerzmittel) nicht zurückgehen. Vertebrale Osteomyelitiden sind insgesamt betrachtet selten, stellen aber im höheren Lebensalter (über 50 Jahre) eine der häufigen Form dar.
Ursachen
Prinzipiell können Knochen und das Knochenmark nur durch Erreger infiziert werden, wenn sich diese über die Blutbahn verbreiten, bei Operationen oder offenen Brüchen und Verletzungen direkt in die Knochen gelangen oder durch Infektionen umliegender Strukturen – wie Weichteilgewebe oder (künstliche) Gelenke – übertragen werden.
Ausbreitung über das Blut
Erfolgt eine Erregerverbreitung über die Blutbahn spricht man von einer hämatogenen (endogenen) Osteomyelitis. Bei bis zu 80 Prozent der Fälle wird die Infektion durch das Bakterium Staphylococcus aureus ausgelöst. Weitaus seltener kommt es zu Infektionen mit anderen Bakterien, wie etwa Tuberkulose-Bakterien (vor allem bei Spondylodiszitis), oder Viren. Pilzinfektionen treten in bestimmten Regionen vermehrt auf, kommen aber insgesamt betrachtet auch eher selten vor und betreffen meist Menschen mit einem geschwächten Immunsystem, wie etwa HIV-Infizierte oder Krebserkrankte.
Am häufigsten kommt es zu Entzündungen in den Arm- und Beinknochen bei Kindern oder aber in den Wirbelknochen bei Erwachsenen (vertebrale Osteomyelitis). Risikogruppen für eine Erkrankung an der Wirbelsäule sind insbesondere ältere und geschwächte Menschen, Betroffene einer Sichelzellanämie, Personen mit einer Dialysebehandlung und Drogenabhängige (unsterile Nadeln).
Direkter Befall
Bei einem offenen Bruch oder während einer Operation am Knochen können Keime in den Knochen gelangen und eine sogenannte posttraumatische oder postoperative Osteomyelitis verursachen. Manche Knochenschäden erfordern einen chirurgischen Eingriff und das Einbringen von Fremdmaterial (Nägel, Schrauben, Platten) in den Körper. An den Kontaktstellen mit dem Fremdmaterial, ist die Immunabwehr des Körpers nicht in der Lage, Krankheitserreger zu bekämpfen, wodurch ein erhöhtes Infektionsrisiko besteht.
Auch beim Einsetzen von künstlichen Gelenken und Endoprothesen können Erreger in Knochenbereiche um das Implantat gelangen. Eine Infektion kann unmittelbar oder erst zu einem späteren Zeitpunkt auftreten. Entzündet sich der Knochen direkt an einer Gelenkprothese, nennt man dies auch infektiöse Arthritis (eines künstlichen Gelenks).
Eine Osteomyelitis im Kiefer unterscheidet sich von den anderen Osteomyelitiden aufgrund von Besonderheiten in den mikrobiologischen und immunologischen Gegebenheiten der Mundhöhle, der Versorgung mit Blutgefäßen und der Beteiligung der knöchernen Zahnfächer.
Ausbreitung von umliegenden Strukturen
Knochen und Knochenmark können sich auch ausgehend von einer Infektion des umliegenden Weichteilgewebes entzünden, was vor allem im fortgeschrittenen Lebensalter auftritt. Wird ein Gewebe verletzt oder auf andere Weise beschädigt (zum Beispiel Krebs, Operation, Bestrahlung) kann eine Infektion die Folge sein. Auch ein Hautgeschwür kann zu einer Osteomyelitis führen, häufig bei einer zusätzlichen Durchblutungsstörung oder bei Diabetes (Diabetischer Fuß). Entzündungsherde im Kopfbereich (zum Beispiel Nasennebenhöhlen) können sich auf den Schädelknochen ausbreiten. Geht die Erstinfektion von den Zähnen beziehungsweise vom Zahnfleisch aus, so spricht man auch von einer odontogenen Osteomyelitis.
Eine Vielzahl bestimmter Grunderkrankungen und Risikofaktoren erhöhen die Gefahr an einer Osteomyelitis zu erkranken. Dazu zählen die folgenden Umstände:
- Systemerkrankungen wie Diabetes mellitus oder Arteriosklerose,
- Immunschwäche (HIV, immunsuppressive Behandlung),
- Durchblutungsstörungen,
- Organfunktionsstörungen (Niere, Leber, Lunge),
- Substanzabhängigkeit (Nikotin, Alkohol, Drogen),
- Mangelernährung,
- hohes Lebensalter,
- auslösender Erreger mit hoher Virulenz.
Diagnose
Betroffene geben bei einer ärztlichen Untersuchung häufig Beschwerden wie Knochenschmerzen, chronische Müdigkeit und gegebenenfalls Fieber an. Besteht nach einer gründlichen Anamnese und körperlichen Untersuchung der Verdacht auf eine Osteomyelitis, werden weitere Untersuchungen vorgenommen, um die Diagnose abzusichern. Dazu zählen in erster Linie Blutuntersuchungen und bildgebende Verfahren.
Laboruntersuchungen
In aller Regel konzentrieren sich die Untersuchungen auf die Ermittlung verschiedener Entzündungsparameter in entnommenen Blutproben. Dazu zählen die Messung der Blutkörperchensenkungsgeschwindigkeit (BSG) und die Bestimmung der Konzentration des C-reaktiven Proteins (CRP), welches ein Bestandteil des Immunsystems ist. Erhöhte Werte beider Paramater deuten auf eine Entzündung hin, wobei aber noch keine weiteren Aussagen über die Ursachen getroffen werden können.
Bei einem kleinen Blutbild wird auch der Anteil an weißen Blutkörperchen (Leukozyten) bestimmt. Leukozyten sind wichtig für die Immunabwehr und die Bekämpfung von Krankheitserregern. Viele weiße Blutkörperchen weisen daher auf eine Infektion beziehungsweise eine Entzündung im Körper hin.
Sind diese Werte im Normbereich, ist eine Osteomyelitis sehr unwahrscheinlich. Deuten die Werte auf eine Entzündung hin, sind weitere Untersuchungen – insbesondere der Knochen – notwendig.
Bildgebende Diagnostik
An erster Stelle steht immer ein Röntgenbild, welches typische Veränderungen am Knochen durch eine Osteomyelitis sichtbar machen kann. Allerdings ist das radiologische Erscheinungsbild bei einer akuten Form sehr unterschiedlich und nicht immer eindeutig bestimmbar. Bei einer chronischen Osteomyelitis sieht man häufig eine Sklerosierung (Knochenverdichtung), die sich aufgrund der Abwehrreaktion des Körpers bildet. Im frühen Stadium der Erkrankung können die Röntgenaufnahmen unauffällig sein. Ist dies der Fall oder lassen die Ergebnisse der Röntgenuntersuchung keine eindeutige Diagnose zu, wird meistens eine Computertomographie oder eine Magnetresonanztomographie (mit Kontrastmitteln) für die weiteren Untersuchungen herangezogen. Die infizierten Bereiche und mögliche Abszesse (Weichteilbefunde) können mittels dieser Verfahren in der Regel gut abgebildet werden.
Alternativ können auch nuklearmedizinische Untersuchungen die Infektionen sichtbar machen, wie beispielsweise die Durchführung eines Knochenszintigramms. Bei der Unterscheidung zwischen Infektionen und anderen Knochenkrankheiten kann insbesondere eine Szintigrafie mit radioaktiv markierten Leukozyten hilfreich sein. Abzugrenzen sind Erkrankungen mit ähnlichen Beschwerden und Befunden, etwa die diabetische neuropathische Osteoarthropathie (Charcot-Fuß als Sonderform des diabetischen Fußes) oder das Ewing-Sarkom.
Zur weiteren Diagnose einer Knochenmarkentzündung und einer Erregerbestimmung werden unter Umständen auch Proben von Eiter, Gelenkflüssigkeit oder Knochengewebe (Knochen-Biopsie) entnommen.
Behandlung
Wenn eine akute Osteomyelitis rechtzeitig erkannt und entsprechend behandelt wird, bestehen sehr gute Heilungschancen. Schwieriger behandelbar sind die chronischen Formen, bei denen es zu einem wiederholten Aufflammen der Erkrankung (auch nach langer Zeit) kommen kann. Die Therapie einer Osteomyelitis kann langwierig sein. Das Behandlungsziel ist, die Knochenschäden und möglichen Wunden vollständig auszuheilen.
Meistens kommen bei der Behandlung einer Osteomyelitis Antibiotika (bakterielle Infektionen) oder Antimykotika (Pilzinfektionen) zum Einsatz. Aber auch operative Eingriffe und das Ableiten von Flüssigkeitsansammlung (Drainage) können notwendig werden. Wird die Erkrankung im Frühstadium diagnostiziert, kann oftmals eine Operation umgangen werden.
Antibiotikatherapie
Antibiotika sind vor allem im Anfangsstadium und bei hämatogenen Osteomyelitiden die wirksamste Therapieform. Kann der Erreger genau bestimmt werden, wird ein spezielles Medikament eingesetzt. In allen anderen Fällen wird ein Breitbandantibiotikum verordnet, welches das Bakterium Staphylococcus aureus und möglichst viele weitere Bakterien bekämpft. Neben der oralen Einnahme kann das Antibiotikum bei schweren Verlaufsformen auch über längere Zeit intravenös verabreicht werden. Bei einer chronischen Osteomyelitis kann die Behandlung mehrere Monate dauern.
Bei einer vertebralen Osteomyelitis werden in einigen Fällen zusätzlich Bettruhe und eine Ruhigstellung der Wirbelsäule notwendig. Gegebenenfalls kommt es auch zu einer Operation.
Operation
Schwere Verläufe und komplizierte Krankheitsfälle können eine Operation zum Ausleiten von Eiter aus Abszessen, zur Entfernung von Fisteln oder zur Ausräumung und späteren Stabilisierung betroffener Knochenareale erforderlich machen. Als schwierig erweist sich oftmals die Behandlung einer Entzündung, wenn diese vom umgebenen Weichteilgewebe ausgeht. Dann müssen abgestorbenes Gewebe und erkrankte Knochenbereiche operativ entfernt werden.
Dem operativen Eingriff schließt sich in aller Regel eine Antibiotikabehandlung an, wobei auch lokal eingebrachte Antibiotikaträger zum Einsatz kommen. In der weiteren Versorgung müssen manchmal Knochendefekte wieder aufgefüllt oder sogar Knochentransplantationen durchgeführt werden. Bei neueren Methoden werden dabei auch Antibiotika-imprägnierte Knochentransplantate verwendet.

Naturheilkundliche Behandlung
Zur Bekämpfung von Entzündungen und bakteriellen Infektionen (oder deren Symptomen) gibt es eine Vielzahl an Naturheilverfahren und natürlichen Heilmitteln. Allgemein bekannt sind verschiedene Anwendungsformen von Heilpflanzen beziehungsweise Heilkräutern mit entzündungshemmender und antibakterieller Wirkung (zum Beispiel Angelika, Arnika, Teufelskralle oder Zinnkraut). Der Misteltherapie wird in diesem Zusammenhang eine hohe Wirksamkeit nachgesagt, um die Regenerationsfähigkeit des Immunsystems nach Operationen zu verbessern.
Zusätzlich zu den herkömmlichen Behandlungsmethoden kann auch eine hyperbare Sauerstofftherapie (HBO-Therapie) helfen, die Ausbreitung von Infekten zu verhindern. Dabei wird medizinisch reiner Sauerstoff in einer speziellen Druckkammer eingeatmet, um unter anderem eine Verbesserung bei der Sauerstoffversorgung von Geweben, der Immunabwehr und der Knochenheilung zu erreichen.
Zur Aktivierung von körpereigenen Abwehrkräften werden auch die Eigenbluttherapie und Eigenurintherapie sowie die Thymustherapie eingesetzt. Weiterhin sind viele Hausmittel bekannt, die das Immunsystem stärken und auch die Homöopathie und Schüßler Salze bieten Möglichkeiten einer alternativen Behandlung von Knochenerkrankungen. Allgemein wirken ein ausgeglichener Vitamin- und Mineralstoffhaushalt sowie eine gesunde Ernährung heilungsfördernd.
Aktueller Forschungsstand
Infektionen, die durch operative Implantatsetzungen und vor allem bei offenen (bereits kontaminierten) Brüchen entstehen, sind keine Seltenheit. Um diesem Risiko entgegenzuwirken, werden laut einem Artikel im OP-Journal seit längerem antibiotikabeschichtete Implantate getestet. In den letzten Jahren konnten bereits bei der Verwendung von Implantaten mit Poly-D,L-Lactid- und Gentamycinbeschichtung erste Erfolge nachgewiesen werden, insbesondere bei Hochrisikopatienten. (tf, cs; aktualisiert am 16.01.2019)
Autoren- und Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern und Medizinerinnen geprüft.
- Merck and Co., Inc.: Osteomyelitis (Abruf: 26.06.2019), msdmanuals.com
- Amboss GmbH: Osteomyelitis und Osteitis (Knochenmarkentzündung), (Abruf: 26.06.2019), amboss.com
- Deutsche Gesellschaft für Unfallchirurgie e.V. (DGU); S2K-Leitlinie Akute und chronische exogene Osteomyelitis langer Röhrenknochen des Erwachsenen, Stand: Dezember 2017, Leitlinien-Detailansicht
- Walter de Gruyter GmbH: Osteomyelitis (Abruf: 26.06.2019), pschyrembel.de
- Pommer, Axel: Klinikleitfaden Chirurgie, Urban & Fischer Verlag / Elsevier GmbH, 6. Auflage, 2015
- Mayo Clinic: Osteomyelitis (Abruf: 26.06.2019), mayoclinic.org
- UpToDate, Inc.: Osteomyelitis in adults: Clinical manifestations and diagnosis (Abruf: 26.06.2019), uptodate.com
- National Health Service UK: Osteomyelitis (Abruf: 26.06.2019), nhs.uk
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.